Эффективность использования санационной бронхоскопии у больных туберкулезом органов дыхания и у больных ВИЧ- инфекцией с активным туберкулёзом лёгких.
Оприщенко С.А., д.м.н., главный врач, Трефильев И.Е., к.м.н., зав.отделением эндоскопии,
Бабина Н.Ф., врач-эндоскопист, Кровикова Ж.В., врач-эндоскопист
ГБУЗ ДЗМ "Туберкулезная больница им. А.Е. Рабухина"
г. Москва
Цель исследования.
Обоснование необходимости включения лечебной бронхоскопии в комплексную терапию у больных туберкулезом органов дыхания и у больных с легочным туберкулезом в сочетании с ВИЧ-инфекцией (ВИЧ\ТБ).
Материалы и методы исследования.
За 2017 г. в эндоскопическом отделении туберкулезной больницы им. А.Е. Рабухина бронхит 2-3 степени интенсивности воспаления выявлен у 81 больного, в т.ч. у 14 ВИЧ/ТБ пациентов. Большинство больных - мужчины (83%), возраст колебался от 28 до 50 лет. Как видно из диаграммы 1, большинство из 81 пациентов страдали фиброзно- кавернозным и инфильтративным туберкулезом легких в фазе распада: 32 человека (39%) и 23 человека (28%) соответственно. У 12 пациентов (15%) был выявлен диссеминированный туберкулез легких в фазе распада. При прочих формах туберкулеза гнойный бронхит выявлялся реже (18%).

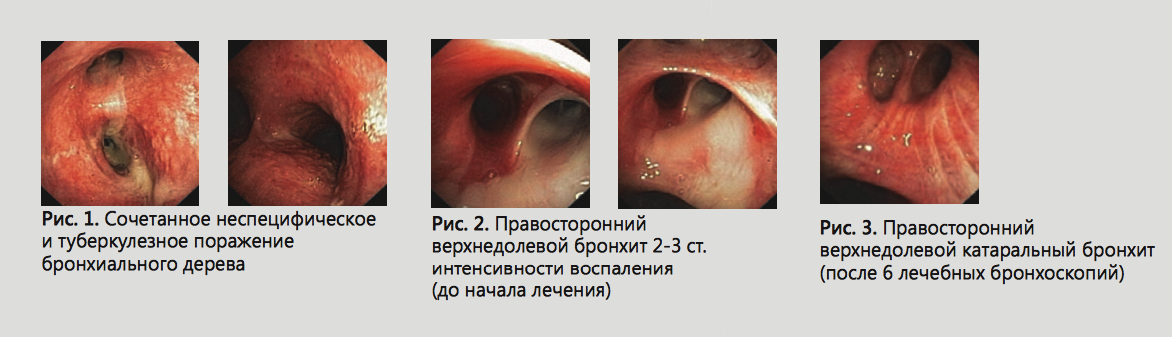
Основной контингент больных имел ограниченное гнойное поражение бронхиального дерева, т.е. воспалительные изменения локализовались только в сегментарном или долевом бронхе. Воспалительные явления, как правило, затрагивали именно дренирующий полость распада бронх, что говорит о присоединении патогенной неспецифической микрофлоры к специфической природе патологического процесса. Признаки сочетанного неспецифического и туберкулезного поражения бронхиального дерева имели 25 человек (31%). У всех пациентов специфический процесс доказан результатами цитологических и гистологических исследований. (Рис. 1)
Курс лечебных бронхоскопий был выполнен 68 пациентам из 81-го с признаками бронхита 2-3 степени. Основной целью лечебной бронхоскопии являлось восстановление проходимости дыхательных путей со стимуляцией нарушенной дренажной функции бронхов, а также местное применение антибактериальных и секретолитических препаратов. Для санации использовались механически очищающий физиологический раствор, антисептические препараты: раствор фурацилина 1:5000, смесь фурацилина с 1% раствором диоксидина, мирамистин. Количество санирующего раствора достигало 40-60 мл за один сеанс. После аспирации санирующих растворов в бронхиальное дерево с учетом локализации патологического процесса вводился муколитик флуимуцил в количестве 500-1000мг ( в зависимости от количества и вязкости отделяемого бронхов), который обладает антиоксидантным действием, вызывает деполяризацию клеток мокроты, и она становится жидкой. Значительно реже из-за вероятности развития бронхоспазма вводились протеолитические ферменты (трипсин и химотрипсин). При использовании антибактериальных препаратов мы учитывали чувствительность микрофлоры мокроты больного и использовали противотуберкулезный препарат, входящий в схему лечения больного (антибиотик вводился в суточной дозе). У 19 пролеченных больных дополнительно эндобронхиально использовался низкоинтенсивный инфракрасный лазер, способствующий повышению концентрации антибиотиков в бронхах и улучшению местной иммунной защиты дыхательных путей.
Большинству больных (51 чел) для достижения положительного эффекта потребовалось от 2 до 6 лечебных бронхоскопий. От 6 до 8 лечебных процедур получили 14 пациентов. Проведение более 8 лечебных бронхоскопий потребовалось только 3 больным.
В нашей работе лечебный эффект расценивался по эндоскопической картине как положительный, если гнойный характер воспаления слизистой оболочки бронхиального дерева за время лечения приобретал форму катарального бронхита. Слабоположительный эффект - если удалось добиться разжижения слизисто-гнойного или гнойного отделяемого бронхов и улучшить их дренажную функцию. Из 68 больных эндоскопически положительный эффект достигнут у 55 человек (81%), слабоположительная динамика - у 6 пациентов (9%), добиться динамики не удалось у 7 человек (около10%), эти больные страдали фиброзно- кавернозной формой туберкулеза легких и МЛУ. (Рис.2, 3)
В результате комплексного лечения по клиническим данным положительная динамика в виде уменьшения кашля и явлений интоксикации достигнута у 45 человек (66%). Динамики не отмечено у 23 больных (34%). Среди этих пациентов- больные ВИЧ/ТБ, а также пациенты, имеющие распространенный туберкулезный процесс в легких и лекарственную устойчивость к нескольким противотуберкулезным препаратам.
Выводы.
Из вышеизложенного следует, что лечебная бронхоскопия является частью комплексного лечения больных туберкулёзом органов дыхания в сочетании с антибактериальной и дезинтоксикационной терапией, ингаляциями и т.д., а также позволяет добиться положительного эффекта более, чем у половины пролеченных больных.

