Первый опыт стентирования толстой кишки при обструкциях различной этиологии в КГБУЗ КККОД им А.И Крыжановского.
Владыко А.К - заведующий отделением малоинвазивной рентген-эндоскопической онкохирургии КГБУЗ КККОД им А.И Крыжановского
Каспаров Э.В - доктор медицинских наук, профессор, заслуженный врач РФ, врио директора НИИ ГУ НИИ медицинских проблем севера СО РАМН,
Шульмин А.В - доктор медицинских наук, заведующий кафедрой общественного здоровья и здравоохранения с курсом социальной работы КГМУ им. проф. В.Ф. Войно-Ясенецкого МЗ РФ
Черемисин Д..А - врач эндоскопист отделения малоинвазивной рентген-эндоскопической онкохирургии КГБУЗ КККОД им А.И Крыжановского
Маргания И.О – ординатор кафедры общей хирургии им профессора М.И Гульмана лечебного факультета КГМУ им. проф. В.Ф. Войно-Ясенецкого МЗ РФ
г. Красноярск
В Красноярском краевом онкологическом диспансере уже в течении 10 лет мы активно используем метод декомпрессии опухолевых обструкций различной локализации методом установки пластиковых и саморасправляющихся стентов. С конца 2014 года с появлением в клинике технических возможностей мы дополнили наш перечень установкой саморасправляющихся стентов толстой кишки.
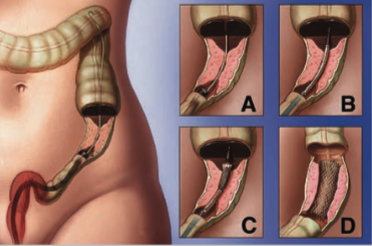
Показанием к стентированиюв толстой кишки в настоящее время являются - длительная декомпрессия у пациентов со злокачественной обтурационной непроходимостью, с паллиативной целью, как альтернатива колостомии; предоперационная декомпрессия при опухолях толстой кишки с целью подготовки к проведению одноэтапной радикальной операции, окклюзия внутренних и наружних колоректальных свищей, восстановление пассажа кишечного содержимого и расширение зоны стеноза при доброкачественных стриктурах толстой кишки.
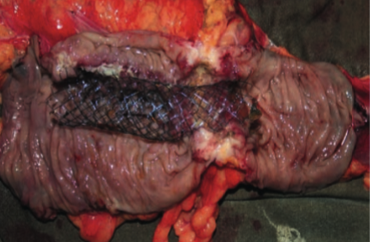
Стентирование толстой кишки мы выполняли непокрытми и в двух случаях покрытыми саморасправляющимися стентами. (M.I.Tech, Biotech). Операцию проводили как под внутривенной, так и под местной анестезией на видеоэндоскопическом оборудовании Karl Storz.. Предоперационную подготовку кишечника проводили в стационаре под наблюдением медперсонала. В случае декомпенсированной толстокишечной непроходимости проводили только очистительными клизмами. При субкомпенсированном стенозе использовали препараты на основе макрогола (фортранс).
Хорошая подготовка кишечника необходима ввиду технических и анатомических особенностей толстокишечного стентирования, а так же возможной дислокации стента в ранний послеоперационном периоде ввиду активного опорожнения каловых масс.
Саморасправляющийся стенты были установлены 24 пациентам с раком толстой кишки, суб- и декомпенсированной толстокишечной непроходимостью. И 2 пациентам с выраженным анастомозитом, развившимся в раннем послеоперационном периоде и осложнившимся субкомпенсированной толстокишечной непроходимостью. Мужчин было 18 (75%), женщин 6 (25%). У 3 больных опухоль локализовалась в области печеночного изгиба ободочной кишки, у 5 в области селезеночного угла, у 6 в нисходящей части толстой кишки. У 6 в сигмовидной кишке, у 4 в ректосигмойдном отделе. У 2 больных с анастомозитом после операции резекции сигмовидной кишки. последний развился в течении первых трех суток и сопровождался клиникой субкомпенсированной толстокишечной непроходимостью.
Отмечалось не значительное вздутие живота, отрицательные симптомы раздражения брюшины, газы не отходили, стула не было. Барии на рентгенограмме “обрывается” в зоне анастомоза.
Эндопротезирование как и все вышеперечисленные методики стентирования были выполнены под сочетанным эндоскопическим и рентгенологическим контролем. При опухолевых обструкциях устанавливали непокрытые саморасправляющиеся стенты. В случаях с анастомозитом покрытые саморасправляющиеся стенты.
Клинические проявления кишечной непроходимости были купированы в течении 24 часов после вмешательства. Окончательное расправление стентов наблюдалось в течении 24-72 часов после вмешательства. Таких осложнений как миграция стентов, перфорации и летальности у больных с бластоматозным поражением не было. В 1 из указанных случаях с опухолевой обструкцией ректосигмойдного отдела т\кишки стентирование проводилось по паллиативным показаниям, во всех остальных в качестве предоперационной декомпрессии, а на 2-4 сутки после стентирования больным проводилось оперативное лечение. Интраоперационных особенностей в месте установленного стента не было. Объемы оперативного лечения были стандартными в зависимости от локализации опухоли. При анастомозитах в обоих случаях устанавливались только покрытые саморасправляющиеся стенты, во избежание повреждающего воздействия на слизистую анастомоза.
В обоих случаях отмечали миграцию стента в проксимальном направлении при контрольной рентгенографии, которую проводили на 2-3 сутки после стентирования. Тем не менее, клиника толстокишечной непроходимости у данных пациентов была успешно купирована. А стенты были удалены эндоскопически в одном случае за время текущей госпитализации на 7-8 сутки после стентирования, во втором через 1 месяц в амбулаторных условиях.
 |
 |
|||
|
Рис 1. Толстокишечный саморасправляющийся стент в макропрепарате, схема установки стента. |
||||
Выводы. Развитие методики стентирования позволяет решить множество патологических состояний связанных с нарушением пассажа физиологических субстанций организма человека. Является клинически эффективным как окончательным, так и предоперационным методом декомпрессии.

