Пероральная эндоскопическая миотомия, результаты личного опыта
Федотов Л.Е., Оглоблин А.Л., Мамедов Ш.Д., Габдрахманова Л.А. Кафедра общей хирургии с курсом эндоскопии (Заведующий кафедрой д.м.н. проф. Королев М.П.)
ГБОУ ВПО Санкт-Петербургский Государственный Педиатрический Медицинский Университет Минздрава России
г. Санкт-Петербург
Введение
Ахалазия кардии — врожденное или приобретенное расстройство моторики пищевода, проявляющееся нарушением прохождения пищевого комка в желудок в результате недостаточного рефлекторного раскрытия нижнего сфинктера при глотании и беспорядочной перистальтики вышележащих отделов пищеводной трубки. С первого упоминания описания заболевания, сходного с ахалазией кардии, прошло более 400 лет. С тех пор в лечении применялись разнообразные методы — от бужирования китовым усом до эндоскопической баллонной дилятации, результаты которых былиразличные. Самым последним и новым методом лечения является пероральная эндоскопическая миотомия — Per Oral Endoscopic Myotomy (POEM). Впервые данная операция на пищеводно-желудочном переходе у человека выполнена 8 сентября 2008 г. японским профессором Inoue H. Клинические исследования показали высокую его эффективность в сочетании с низкой вероятностью развития тяжелых осложнений. Методика заключается в формировании канала в подслизистом слое в зоне повышенного тонуса пищевода, рассечении его циркулярного мышечного слоя и мышц кардиального отдела желудка.
Цель исследования
Показать полученные результаты при выполнении PОЭМ у больных с ахалазией кардии.
Метериалы и методы
На кафедре общей хирургии с курсом эндоскопии СПбГПМУ, на базе СПб ГБУЗ «Городская Мариинская больница» г. Санкт-Петербурга с 2014 года 30 больным выполнена пероральная эндоскопическая миотомия, с II III IV степенью заболевания а больным с первой степенью выполнялась баллонная дилятация. Из них 21 женщина и 9 мужчин в возрасте от 18 до 65 лет, 18 больных со II степенью, 10 больных с III степенью и 2 больных IV степенью заболевания.
Преимущественно у женщин наблюдалось II cтепень, а у мужчин III–IV степень заболевания. Результат лечения оценивали клинически, эндоскопически и рентгенологически. Клинически больные со II степенью ахалазии кардии отмечали полное отсутствие явлений дисфагии, прибавление массы тела, отсутствие
ночного кашля и болевых ощущений за грудиной. Эндоскопически наблюдали: складки слизистой расположены продольно, слизистая гладкая, ровная, блестящая, кардия расположена по центру, обычно сомкнута, но достаточно легко раскрывается при небольшой инсуфляции воздуха.
При ретроградном осмотре складки в области пищеводно-желудочного перехода плотно охватывает эндоскоп, слизистая оболочка эластичная. На контрольных рентгенологических снимках также отмечалась положительная динамика в виде свободного прохождения контрастного вещества без задержки в области нижнего пищеводного сфинктера, пищеводного рефлюкса, сокращения просвета органа до нормальных размеров в период от 3 до 6 месяцев. У больных с III степенью ахалазии кардии после пероральной эндоскопической миотомии, в после операционном периоде от 6 до 12 месяцев сохранялась дисфагия 1–2 балла, 2 больных беспокоила изжога. Эндоскопически в просвете пищевода имелась слизь, сохранялось эксцентричное расположение кардии и, как правило, она была сомкнута. Слизистая оболочка пищевода несколько отечная, умеренно гиперемирована в дистальном отделе. Рентгенологический у этих больных с III ахалазии кардии отмечается кратковременная задержка контрастного вещества в области нижнего пищеводного сфинктера, просвет пищевода сокращен на от исходной величины, у 4 больных отмечался пищеводный рефлюкс.
Не смотря на сохраняющиеся жалобы явления дисфагии и изжогу, все больные отмечают улучшение качества жизни виде расширения диеты, свободного прохождения как твердой, так и жидкой пищи, без какихлибо дополнительных воздействий и приспособлений. Больные с IV степенью заболевания в наблюдаемом послеоперационном периоде предъявляли жалобы на дисфагию 2 балла.
При контрольной эндоскопии сохранялся расширенный просвет пищевода до 6 см, с извитым просветом, умеренным количеством жидкости. Слизистая оболочка отечная, местами имеет крупноячеистый вид, отмечалась поперечная складчатость слизистой пищевода за счет его удлинения и растяжения. Сохранялся слепой мешок, а кардия была смещена в сторону и, как правило, находился выше дна этого мешка, проходима для аппарата. Рентгенологически просвет пищевода оставался широким, оставался S-образный изгиб, контрастное вещество поступало в желудок малыми порциями с длительной задержкой в области пищеводно-желудочного перехода.
В заключении хотелось бы привести клинический пример.
Больной О., мужчина, 66 лет. Предъявлял жалобы на чувство затруднения прохождения жидкой и твердой пищи, срыгивание съеденной пищей, ночной кашель, боли за грудиной, чувство изжоги, обильное слюноотделение, снижение массы тела на 10–12 кг за 24 месяца. Из анамнеза так же известно, что 40 лет назад установлен диагноз: «кардиоспазм IV степени», по поводу чего выполнено хирургическое лечение в объёме операции Геллера с фундопликацией по Ниссену. Спустя столь длительное время больной повторно обратился за медицинской помощью в связи с вновь появившимися жалобами на дисфагию, срыгивание съеденной пищей, кашель в ночное время, чувство распирания за грудиной после еды и изжогу.
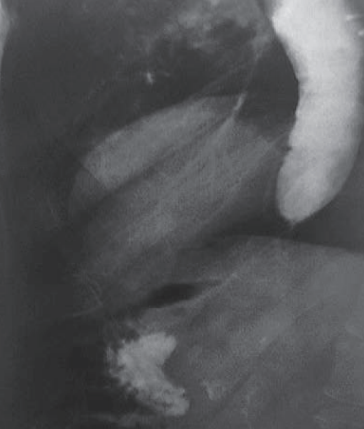
Выполнено рентгенологическое исследование (Рис.1), где выявлены изменения пищевода, характерные для IV степени заболевания; расширенный просвета пищевода до 6 см, S-образный изгиб нижней трети, задержка контрастного вещества в области пищеводного-желудочного перехода, отсутствие газового пузыря. Выполнено пероральная эндоскопическая миотомия. В послеоперационном периоде через 6 месяце при выполнении эндосопии в просвете пищевода отмечалось умеренное количество слизи прослеживалась вялая перистальтика стенки пищевода слизистая оболочка в нижнем грудном отделе была умеренно отечная и гиперемирована, кардия располагалось эксцентрично была сомкнута, легко проходима для аппарата.
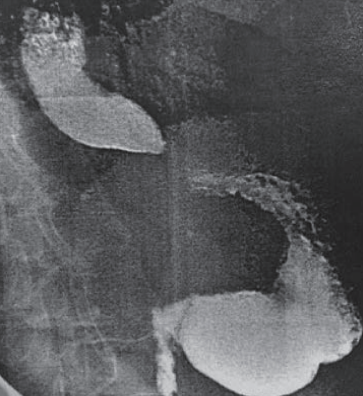
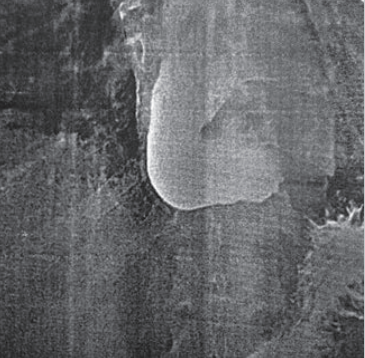
Рентгенологически рис 2,3 отмечалось уменьшение диаметра пищевода с сохранением слепого кармана и эксцентрично расположенным ходом в кардию. Контрастное вещество свободно поступало в желудок через пищеводно-желудочный переход. Клинически больной отмечал, свободное прохождения любой пищи по пищеводу отсутствие срыгивания ранее съеденной пищей, чувства распирания за грудиной и отсутствие кашля в ночное время.
 |
 |
 |
||
| Рис. 1. Рентген до операции | Рис. 2. Рентген контроль через 6 месяцев | Рис. 3. Рентген контроль через 6 месяцев | ||
Выводы
Очевидно, что способ пероральной эндоскопической миотомии является новым высокоэффективным, наиболее безопасным, малоинвазивным методом лечения у преимущественно у больных страдающих с ахалазией кардии II–III степени заболевания.

