Роль энтероскопии в диагностике и лечении тонкокишечных кровотечений
Федоров Е. Д., Иванова Е. В., Михалев А. И., Юдин О. И., Полухина Е. А., Селезнев Д. Е.
Российский Национальный Исследовательский Медицинский Университет им. Н. И. Пирогова:
кафедра госпитальной хиругии № 2 с НИЛ хирургической гастроэнтерологии и эндоскопии (зав. проф. Шаповальянц С. Г.)
ГКБ № 31 (гл. врач Маслова Р. А.)
Медицинский реабилитационный центр «Клиника 31» (гл. врач — Б. Т. Чурадзе)
г. Москва
Введение:
Своевременная диагностика и лечение тонкокишечных кровотечений (ТКК) всегда представляли непростую задачу для хирургов, гастроэнтерологов, эндоскопистов и врачей смежных специальностей. Развитие современных эндоскопических методов осмотра глубоких отделов тонкой кишки, таких как видеокапсульная энтероскопия (ВКЭ) и баллонно-ассистированная энтероскопия (БАЭ), в значительной мере повлияло на возможности диагностики, лечения и ведения больных с ТКК. Использование БАЭ после капсульного, «навигационного» исследования тонкой кишки несет в себе не только преимущества уточняющей диагностики, но и предоставляет возможности профилактики и остановки кровотечения с применением инъекционных, термических и механических методов эндоскопического гемостаза.
Целью исследования явилась оценка диагностических результатов видеокапсульной и баллонно-ассистированной энтероскопии, а также анализ их влияния на лечебную тактику ведения больных с тонкокишечными кровотечениями.
Материалы и методы:
С 14.02.2007 по 01.02.2013 эндоскопическое исследование тощей и подвздошной кишки с использованием ВКЭ и БАЭ было успешно выполнено у 92 пациентов с подозрением на тонкокишечное кровотечение. Среди них было: мужчин — 53 (57,6 %), женщин — 39 (42,4 %) в возрасте от 17 до 89 лет (средний 51,2±14,7 лет). Явные кровотечения, сопровождающиеся меленой или гематохезией, были у 71 пациента, скрытые у 21. Уровень гемоглобина ниже 70 г/л был зафиксирован у 37 больных, от 70 до 100 г/л у 41 пациента, от 100 до 120 г/л у 8 пациентов и более 120 г/л (после коррекции анемии) у 6 больных. По анамнестическим данным, длительность заболевания, проявляющегося рецидивирующими внутрипросветными кровотечениями, менее 6 месяцев была у 37 больных, от 6 месяцев до 1 года у 21 больного, и более года, достигая 6 лет у 34 пациентов.
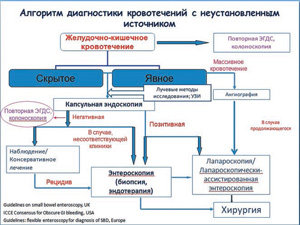
Все пациенты до выполнения энтероскопии проходили комплексное обследование с применением стандартных эндоскопических методов исследования (ЭГДС, колоноскопия), в ряде случаев с использованием лучевых методов. Алгоритм диагностики кровотечений с неустановленным источником, который использовался в работе, представлен на рис. 1. В срочном порядке энтероскопические исследования выполнялись в 22 случаях, в плановом — в 70. После выполнения ВКЭ, в случаях явного подозрения на наличие источника кровотечения в тонкой кишке, пациентам предлагалось выполнение БАЭ либо лапароскопически-ассистированной энтероскопии с дальнейшим определением необходимости эндоскопического, либо хирургического лечения.
Из 92 обследованных больных у 63 (68,5 %) пациентов было выполнено 64 видеокапсульных исследования. ВКЭ проводились на аппаратуре компании Given Imaging (Израиль) в 13 случаях, Olympus (Япония) в 41, OMOM (КНР) в 4 и Mirocam (Южная Корея) в 6 случаях. В этот же период было выполнено 98 баллонно-ассистированных энтероскопий (в т. ч. 13 повторно) у 65 (70,7 %) больных, при этом источник кровотечения был найден у 57 (87,7 %) из них. У 36 больных БАЭ выполнялась после ВКЭ с целью подтверждения диагноза, взятия биопсийного материала и/или проведения лечебного вмешательства.,
Пероральных исследований было 69, трансанальных — 29; у 4-х пациентов была проведена лапароскопически-ассистированная энтероскопия. БАЭ выполнялась методом однобаллонной энтероскопии с использованием энтероскопа SIF-Q180 (Олимпас, Япония) и методом двухбаллонной энтероскопии с использованием энтероскопа EN-450T5 (Фуджифильм, Япония).
Результаты исследования:
Источники кровотечения, в результате проведения ВКЭ и БАЭ, были выявлены у 73 (79,3 %) из 92 обследованных пациентов: у 64 (68,3 %) из них источник кровотечения располагался в тонкой кишке; у 8 (11,0 %) — в верхних, либо нижних отделах ЖКТ; ещё у 1 пациента с многократно рецидивирующим внутрипросветными кровотечениями источником последнего явилась фистула между селезёночной артерией и кистой поджелудочной железы с развитием “hemosuccus pancreaticus”.
Причинами кровотечений с локализацией в тонкой кишке послужили: опухоли тонкой кишки у 21 (32,8 %) больного; патологические изменения сосудистых структур — у 20 (31,2 %) больных; язвы и эрозивно-геморрагические энтериты — у 19 (29,7 %); дивертикулы — у 3 (4,7 %) (в т. ч. дивертикул Меккеля у 2 больных); дефект слизистой оболочки подвздошной кишки на 4 сутки после удаления полипа — у 1 (1,6 %) больного.
Из 21 пациента с опухолями тощей и подвздошной кишки источником кровотечения послужили: гамартомы Пейтца-Егерса у 2 пациентов; тубулярная аденома — у 1; аденокарцинома — у 4; недифференцированный рак — у 1; нейроэндокринная опухоль — у 2; гастроинтестинальная стромальная опухоль — у 6; лимфангиома — у 1; лимфангиоматоз тонкой кишки — у 1, ангиофибролипома — у 1 пациента. Ещё в 2 случаях при ВКЭ были выявлены подслизистые образования тонкой кишки, которые являлись наиболее вероятным источником ТКК, однако провести морфологическую верификацию образований не удалось, так как пациенты отказались от предложенной БАЭ и операции. Из 20 пациентов с патологическими изменениями сосудистых структур тонкой кишки источником кровотечения послужили: ангиоэктазии тонкой кишки у 16 больных; флебэктазии — у 2; артерио-венозная мальформация (язва Дьелафуа) у 2 больных. Из 19 пациентов с воспалительно-эрозивными поражениями тонкой кишки язвы тонкой кишки послужили источником кровотечения у 10 больных; эрозивно-геморрагический энтерит у 9 больных.
Консервативное лечение проводили у 32 (50,0 %) из 64 пациентов с локализацией источника кровотечения в тонкой кишке. Назначали гемостатическую терапию, ингибиторы протонной помпы, обволакивающие средства. Рецидивов кровотечения у пациентов, которым проводилась консервативная терапия, не было.
Эндоскопическое лечение с целью остановки и профилактики кровотечения было выполнено у 12 (18,8 %) из 64 пациентов в ходе 20 баллонно-ассистированных энтероскопических вмешательств. У 6 из этих пациентов была проведена аргоно-плазменная коагуляция (АПК) ангиоэктазий (5) и сосуда в дне дефекта слизистой оболочки после полипэктомии (1); у 1 пациента было выполнено клипирование артерио-венозной мальформации в проксимальной части подвздошной кишки; у 1 больного было успешно выполнено клипирование флебэктазий тощей кишки (в ходе 2 вмешательств); у 1 пациента выполнялось комбинированное воздействие — АПК и клипирование рецидивирующих ангиоэктазий тощей кишки (в ходе 6 вмешательств); у 1 больной было произведено удаление тубулярной аденомы тощей кишки; ещё у 2-х — удаление гамартом Пейтца-Егерса.
Оперативные вмешательства были выполнены у 20 (31,2 %) из 64 пациентов. По поводу кровоточащих опухолей тонкой кишки были оперированы 14 пациентов; резекция тонкой кишки у 5 из них была выполнена из стандартной лапаротомии, а у 9 — из мини- лапаторомного доступа. По поводу рецидивирующих кровотечений, источником которых послужили множественные ангиоэктазии сегмента подвздошной кишки, резекция описываемого участка была выполнена у 1 пациента. По поводу язвы илеотрансверзоанастомоза (1) и эрозивно-геморрагического илеита (1) с рецидивирующими кровотечениями, неподдающегося консервативному лечению, ререзекция тонкой кишки была выполнена у 2 молодых пациентов ранее оперированных по поводу дивертикула Меккеля. По поводу кровоточащих дивертикулов подвздошной кишки резецирующая операция была выполнена у 3 пациентов.
В течение 3-х лет наблюдения повторных кровотечений у пациентов, проходивших лечение в клинике, выявлено не было.
Заключение:
Комбинированное применение капсульной и баллонно-ассистированной энтероскопии, в сочетании с другими клинико-лабораторными и лучевыми методами исследования, принесло значимые клинические результаты, существенно улучшив диагностику кровотечений с неустановленным стандартными эндоскопическими методами источником. Выявить поражение тонкой кишки, являющееся источником внутрипросветного кровотечения, по нашим данным, удается в 68,3 % случаев; при этом ещё в 11,0 % случаев удается выявить пропущенный источник кровотечения в верхних и нижних отдела ЖКТ. Результаты проведенной диагностики с применением современных методов энтероскопии позволяют более предметно определить лечебную тактику, установить четкие показания к наблюдению, рекомендовать консервативное лечение половине (50,0 %) пациентов; выполнить эндоскопическое вмешательство с целью профилактики и остановки кровотечения при доброкачественных и сосудистых поражениях тонкой кишки у каждого пятого (18,8 %) пациента, аргументированно сформулировать и выполнить хирургическое лечение у каждого третьего (31,2 %) пациента.