АНТИРЕФЛЮКСНАЯ ХИРУРГИЯ В ЛЕЧЕНИИ ПИЩЕВОДА БАРРЕТТА ВОЗМОЖНОСТИ И НЕРЕШЕННЫЕ ПРОБЛЕМЫ
Д. И. Василевский, А. С. Прядко, Г. В. Михальченко, А. В. Луфт, Ленинградская областная клиническая больница
В. И. Кулагин, Городская больница Преподобномученицы Елизаветы
Д. С. Силантьев, Военно-Медицинская академия им. С. М. Кирова
г. Санкт-Петербург
По соглашению, принятому в 2006 году в Монреале, в настоящее время гастро-эзофагеальная рефлюксная болезнь (ГЭРБ) рассматривается как комплекс клинических симптомов или осложнений, возникающих в результате заброса желудочного содержимого в пищевод. Распространенность данной патологии в России варьирует от 11 % до 14 %.
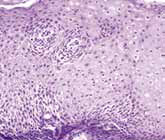
Ассоциированные с рефлюксной болезнью вторичные изменения слизистой оболочки пищевода подразделяются на воспалительные (эзофагиты, стриктуры) и диспластические (пищевод Барретта, аденокарцинома Барретта). Нередко отмечается сочетание нескольких процессов (рис. 1, 2).


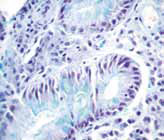
Частота развития цилиндроклеточной метаплазии эзофагеального эпителия (пищевода Барретта) у пациентов с ГЭРБ составляет 10-12 %. Социальная значимость данного состояния определяется его доказанной ролью в патогенезе железистого рака органа. Вероятность развития аденокарциномы Барретта на фоне метаплазии оценивается в 0,5-0,8 % случаев в год. Наибольшим потенциалом злокачественной трансформации обладает кишечная метаплазия с тяжелой дисплазией (неоплазией высокой степени) (рис. 3, 4, 5, 6).



Ключевая идея как хирургической, так и фармакологической стратегий коррекции проявлений ГЭРБ, заключается в редукции непосредственной причины заболевания – патологического желудочно-пищеводного заброса. К основным условиям возникновения рефлюксного синдрома относятся недостаточность барьерной функции гастро-эзофагеального перехода и повышение давления в просвете желудка и двенадцатиперстной кишки. Немаловажную роль в развитии заболевания играет снижение пищеводного клиренса: нарушение пропульсивной моторики органа, количественные и качественные изменения слизеобразования, гипосаливация. Комбинация перечисленных факторов обусловливает развитие клинической картины заболевания и варианта морфологических нарушений со стороны слизистой оболочки пищевода.
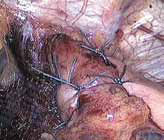
Эффективность антирефлюксных хирургических вмешательств в лечении пищевода Барретта определяется конкретными причинами его возникновения. Преобладание в патогенезе осложнения анатомических нарушений в зоне пищеводно-желудочного перехода (хиатальной грыжи) или функциональная несостоятельность нижнего эзофагеального сфинктера позволяют рассчитывать на хороший и стойкий результат операции. Восстановление естественных и создание дополнительных барьерных механизмов между желудком и пищеводом приводит к полному регрессу симптомов рефлюкса и постепенному замещению метаплазированного эзофагеального эпителия плоским. Важными условиями антирефлюксной реконструкции в подобной ситуации являются предотвращение рецидива хиатальной грыжи (использование Mesh-технологий) и выполнение максимально эффективной процедуры – циркулярной фундопликации Nissen (Nissen-Rossetti, «floppy» Nissen, РНЦХ) (рис. 7, 8, 9, 10).



При цилиндроклеточной метаплазии с дисплазией перед хирургическим вмешательством оправданно выполнение эндоскопической абляции (удаления) потенциально опасных, с точки зрения развития аденокарциномы, участков слизистой оболочки пищевода (APC, PDT, RFA, EMR, ESD и др.).
Гораздо более сложной задачей является хирургическое лечение пациентов с пищеводом Барретта, развившимся на фоне выраженной гипотонии органа. Создание дополнительного «жесткого» антирефлюксного барьера приводит к выраженным эвакуаторным нарушениям – дисфагии. Напротив, выполнение частичных фундопликаций (Toupet, Dor, Watson и т. д.) далеко не всегда позволяет надежно предотвратить желудочно-пищеводный заброс. Существующий в подобной ситуации выход, по-видимому, заключается в комбинации щадящей хирургической реконструкции гастро-эзофагеального перехода (с профилактикой рецидива хиатальной грыжи) и, при необходимости, поддерживающей медикаментозной терапии антисекреторными препаратами и прокинетиками (рис. 11, 12).

Еще более серьезным вопросом является эффективная коррекция желудочно-пищеводного заброса у пациентов с нарушениями моторики пищевода и выраженной гастро-дуоденальной гипертензией. Поскольку именно билиарный рефлюкс играет ключевую роль в возникновении цилиндроклеточной метаплазии и аденокарциномы Барретта, нормализация давления в просвете желудка и двенадцатиперстной кишки становится ключевым моментом лечения. Восстановление и дополнительное усиление гастро-эзофагеального барьера далеко не всегда позволяет добиться необходимого результата.
За полувековую историю антирефлюксной хирургии предложено немало способов решения данной проблемы (резекция 2/3 желудка, резекция пищевода, гастрэктомия, гастро-дуоденальная диверсия и др.). Однако в связи с развивающимися впоследствии функциональными нарушениями, широкого распространения перечисленные методики лечения пищевода Барретта не получили. Исключение могут составлять лишь ситуации, когда повышение гастро-дуоденального давления обусловлено органическими причинами (опухоли, дивертикулы, язвенные стенозы и т. д.). Во всех остальных случаях целесообразна комбинация «мягкой» антирефлюксной реконструкции (Toupet) пищеводно-желудочного перехода и тщательная фармакологическая коррекция моторно-эвакуаторных нарушений всех отделов пищеварительного тракта. При необходимости терапия может включать PPI препараты.
Изложенные соображения позволяют очертить круг возможностей современной антирефлюксной хирургии в решении столь сложной и патогенетически гетерогенной проблемы, как пищевод Барретта. Комбинация оперативных методик лечения и фармакологической терапии желудочно-пищеводного заброса представляется наиболее оправданной и является залогом достижения наилучшего клинического результата во всех случаях.

