МЕСТО ЭНДОСКОПИИ В ДИАГНОСТИКЕ И ЛЕЧЕНИИ ГАСТРОДУОДЕНАЛЬНЫХ КРОВОТЕЧЕНИЙ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ
Королёв М. П., заведующий кафедрой общей хирургии с курсом эндоскопии СПб ГПМА
Федотов Л. Е., заведующий 5 хирургическим отделением СПб ГУЗ «Городская Мариинская больница»
профессор кафедры общей хирургии с курсом эндоскопии СПб ГПМА
Филонов А. Л., ассистент кафедры общей хирургии с курсом эндоскопии СПб ГПМА
Затяга О. В., аспирант кафедры общей хирургии с курсом эндоскопии СПб ГПМА
г. Санкт-Петербург
Острые гастродуоденальные кровотечения до настоящего времени остаются одним из наиболее тяжёлых осложнений многих заболеваний. В последние десятилетия изменились тактические подходы к ведению пациентов с желудочно-кишечными кровотечениями. В первую очередь, это связано с появлением и развитием диагностической и оперативной эндоскопии желудочно-кишечного тракта. В современных согласительных рекомендациях по лечению пациентов с неварикозными гастроинтестинальными кровотечениями из верхних отделов желудочно-кишечного тракта закреплена ведущая роль эндоскопических методов в ведении этой группы пациентов (Barkun A., 2003).
Особую сложность для лечения представляют желудочно-кишечные кровотечения на фоне тяжёлой соматической патологии. Возможность выполнения оперативных вмешательств резко ограничена у таких пациентов, а летальность достигает 40%. По литературным данным максимальную угрозу для жизни больных представляют такие сопутствующие заболевания, как ожирение и сахарный диабет (Мирошников Б. И., 2000).
Наша работа посвящена проблеме диагностики и лечения острых гастродуоденальных кровотечений у больных сахарным диабетом. Большая медико-социальная значимость сахарного диабета обусловлена как его высокой распространенностью, так и серьёзными осложнениями. По литературным данным частота язвенных кровотечений у больных сахарным диабетом составляет 11,7% (Смолянинов А. Б., 2002). Доля больных сахарным диабетом среди пациентов с гастродуоденальными кровотечениями около 10% (Thomsen R. W., 2006).
За период 2006-2011 гг. мы обладаем опытом лечения 102 больных сахарным диабетом, у которых развилось гастродуоденальное кровотечение. Из них был 61 мужчина и 41 женщина. Возраст пациентов исследуемой группы варьировал от 23 до 87 лет, средний возраст составил 57,5 лет. Преобладали больные среднего и пожилого возраста, которые составили 45 (44,1%) и 28 (27,5%) пациентов соответственно.
Первоочередной задачей диагностического поиска мы считали определение источника кровотечения, что являлось основным критерием выбора той или иной лечебной тактики. Поэтому всем пациентам в экстренном порядке выполнялась видеоэзофагогастродуоденоскопия. Целями эндоскопии являлось определить уровень кровотечения, локализовать источник кровотечения, определить характер и стадию кровотечения, оценить возможность эндоскопического гемостаза. Мы стратифицировали больных по характеру источника кровотечения, активности кровотечения, типу и степени тяжести сахарного диабета, степени компенсации углеводного обмена, степени тяжести кровопотери.
зависимости от источника кровотечения все пациенты были разделены на две группы. В первую группу мы отнесли 63 (61,8%) больных с острыми эрозивно-язвенными поражениями пищевода, желудка и двенадцатиперстной кишки. При этом в 32 (31,4%) случае причиной кровотечения стал эрозивный процесс, у 31 (30,4%) пациента источником кровотечения являлись острые гастродуоденальные язвы. Острые язвы были единичными у 14 (13,7%) больных и носили множественный характер в 17 (16,7%) наблюдениях.
Ко второй группе мы отнесли 39 (38,2%) больных с хроническими язвами желудка и двенадцатиперстной кишки. Из них у 21 (20,6%) пациента кровотечением осложнилась хроническая язва желудка, у 18 (17,6%) – двенадцатиперстной кишки. Целесообразность выделения двух групп подтверждалась достоверными различиями в структуре патологии пациентов и особенностями лечебной тактики.
В первой группе кровотечение было вызвано острыми эрозивно-язвенными поражениями. Течение сахарного диабета было тяжелым или средней степени тяжести у всех больных, преобладали пациенты с тяжёлым течением (χ2=10,7; р=0,037). Подавляющее число пациентов (95,2%) находились в состоянии декомпенсации углеводного обмена (χ2=25,6; р=0,0001). Эти различия, по нашему мнению, объясняют наличие выраженных сосудистых изменений в гастродуоденальной зоне у больных первой группы. На фоне длительной гипергликемии происходит образование острых эрозий и язв сосудистого генеза. Риск рецидива кровотечения по общепринятой эндоскопической методике оценивался как низкий в 77,8%, однако у больных сахарным диабетом это положение не всегда оправдано. Риск рецидива кровотечения также определялся степенью выраженности изменений микроциркуляторного русла гастродуоденальной зоны и степенью компенсации углеводного обмена.
Во второй группе источником кровотечения являлись хронические язвы желудка и луковицы двенадцатиперстной кишки. У половины больных имела место лёгкая степень тяжести сахарного диабета, тяжёлое течение встречалось редко (χ2=10,7; р=0,037). Только 6 (15,4%) пациентов находилось в состоянии декомпенсации углеводного обмена (χ2=25,6; р=0,0001). Риск рецидива кровотечения по эндоскопическим данным оценивался как высокий в 58,3%, что определяло более активную лечебную тактику.
Наиболее частым осложнением сахарного диабета является генерализованное поражение капилляров — диабетическая микроангиопатия. На основании изучения изменений в сосудах почек и сетчатки установлено, что в условиях избытка глюкозы в крови происходит утолщение базальной мембраны капилляров, увеличивается сосудистая проницаемость, образуются микротромбы. Результатом перечисленных нарушений является ишемия тканей, которая вызывает новообразование сосудов. По нашему мнению, при длительном нарушении углеводного обмена сосуды гастродуоденальной зоны подвержены аналогичным изменениям. Острые эрозии и язвы развиваются вследствие ишемии слизистой оболочки желудка и двенадцатиперстной кишки.
С целью выявления особенностей капиллярной сети желудка у больных сахарным диабетом мы выполняли узкоспектральную эндоскопию (NBI). Метод NBI ранее не применялся у больных сахарным диабетом. Для выявления признаков диабетической микроангиопатии мы также исследовали 50 пациентов, которые не страдали сахарным диабетом и составили контрольную группу.
Наиболее выраженные особенности сосудистой структуры были выявлены в теле желудка. Субэпителиальная капиллярная сеть у больных сахарным диабетом была значительно усилена, представлена расширенными извитыми капиллярами (χ2=12,6; р=0,002). У большинства больных основной группы наблюдалось локальное усиление капиллярного рисунка в теле желудка (χ2=11,4; р=0,0018). Характерной чертой больных сахарным диабетом являлось неравномерное усиление капиллярного рисунка (рис.1) с участками атрофии (χ2=14,1; р=0,001). По нашему мнению, эти зоны являются местом образования острых язв при длительной декомпенсации сахарного диабета. Диффузные атрофические изменения (рис. 2) не были характерны для больных сахарным диабетом.
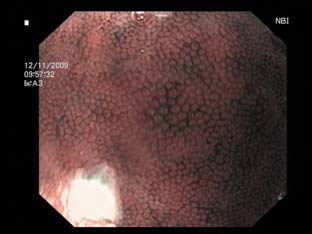
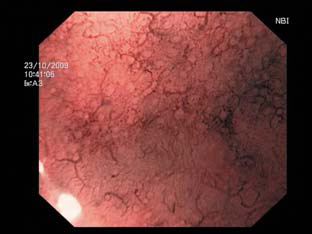
Таким образом, узкоспектральную эндоскопию можно использовать для оценки состояния капиллярной сети желудка. Особенностями эндоскопической картины слизистой оболочки желудка у больных сахарным диабетом в узком спектре света являются неравномерное усиление капиллярного рисунка, утолщенные извитые капилляры, наличие участков атрофии. Изменения сосудистого рисунка желудка могут указывать на вероятность образования острых эрозий и язв, что потребует превентивной противоязвенной терапии.
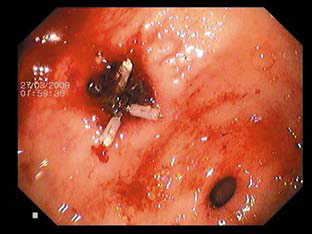
Лечение больных сахарным диабетом с гастродуоденальными кровотечениями представляло определенные трудности и требовало междисциплинарного подхода. Все пациенты получали комплексную консервативную терапию, направленную на восполнение объема циркулирующей крови, коррекцию углеводного обмена, подавление желудочной секреции высокими дозами ингибиторов протонной помпы.
Основными моментами в патогенезе острых эрозивно-язвенных поражений являлась диабетическая микроангиопатия гастродуоденальной зоны и ишемия слизистой оболочки. Поэтому целесообразным в лечении мы считаем проведение терапии, направленной на улучшение реологических свойств крови: введения реополиглюкина и пентоксифиллина.
В первой группе изолированную медикаментозную терапию проводили 45 (71,4%) больным. Эндоскопические методы остановки кровотечения использовали у 17 (27,0%) больных. Во всех случаях добились устойчивого первичного гемостаза. Предпочтение мы отдавали методу эндоскопического клипирования, нередко в сочетании с коагуляционными методиками (рис. 3). Надёжный механический гемостаз давал возможность без повышения риска рецидива кровотечения назначать препараты, улучшающие реологические свойства крови, что позволяло воздействовать на основной фактор образования острых язв – ишемию слизистой оболочки. Экстренное хирургическое вмешательство выполнили лишь 1 (1,6%) пациенту первой группы. Показанием к хирургическому лечению явилась невозможность эндоскопической остановки продолжающегося профузного кровотечения из острой язвы.
Во второй группе изолированную медикаментозную терапию проводили лишь 8 (20,5%) больным. Методы эндоскопического гемостаза использовали у 22 (56,4%) больных второй группы. Эндоскопическое клипирование мы считаем методом выбора при язвенных кровотечениях высокого риска рецидива. Хирургическое вмешательство выполнили 9 (23,1%) пациентам второй группы. Всем больным выполнили радикальные операции в объеме резекции 2/3 желудка. Показаниями к хирургическому лечению во второй группе больных являлись хронические язвы больших размеров при компенсированном состоянии пациентов, ранний рецидив кровотечения после эндоскопического гемостаза, а также техническая невозможность эндоскопической остановки продолжающегося или состоявшегося кровотечения высокого риска рецидива из хронических язв.
Применяемая лечебная тактика позволила в 92,2% случаев надежно остановить кровотечение. Рецидив кровотечения мы наблюдали только у 8 больных. Летальность от гастродуоденального кровотечения в исследуемой группе больных составила 4,9%.
Таким образом, применяемые малоинвазивные методы остановки кровотечения в сочетании с современной медикаментозной терапией, применением ингибиторов протонной помпы и препаратов, улучшающих реологические свойства крови, позволили надежно воздействовать как на источник кровотечения, так и на основной фактор его возникновения – диабетическую микроангиопатию и ишемию слизистой оболочки.

