ЛИМФАНГИОМА ТОЩЕЙ КИШКИ, ОСЛОЖНЁННАЯ РЕЦИДИВИРУЮЩИМ КРОВОТЕЧЕНИЕМ: ВЗАИМОДЕЙСТВИЕ ГОРОДОВ И СОВРЕМЕННЫХ МЕТОДОВ ЭНТЕРОСКОПИИ В ДИАГНОСТИКЕ И РАДИКАЛЬНОМ ЛЕЧЕНИИ РЕДКОГО ЗАБОЛЕВАНИЯ
Иванова Е. В.
Юдин О. И.
Михалева Л. М.
Галкова З. В.
Осипова И. В.
Барсуков А. В.
Федоров Е. Д.
Российский национальный исследовательский медицинский университет им. Н. И. Пирогова НОЦ абдоминальной хирургии и эндоскопии: кафедра госпитальной хирургии №2 с НИЛ хирургической гастроэнтерологии и эндоскопии (зав. — профессор С. Г. Шаповальянц)
г. Москва
Пациентка Х., 43 лет, поступила в ГКБ №31 г. Москвы в декабре 2011года, в срочном порядке, с предварительным диагнозом рецидивирующее тонкокишечное кровотечение из неустановленного источника. При поступлении — жалобы на мелену, слабость, головокружение, одышку при минимальной физической нагрузке.
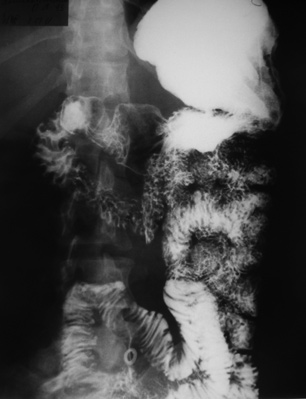
Из анамнеза известно, что впервые наличие железодефицитной анемии наблюдалось в 1996 году, по поводу чего пациентка неоднократно находилась на стационарном лечении в гематологическом отделении; при обследовании данных за наличие кровотечения в просвет желудочно-кишечного тракта не выявляли. С 2006 по 2010 год отмечалась стойкая ремиссия; гемоглобин не снижался ниже уровня 120 г/л, самочувствие было удовлетворительным. Повторное ухудшение состояния — с ноября 2010 года, когда появилась нарастающая слабость, одышка. Периодически отмечала появление черного стула, уровень гемоглобина колебался от 60 до 93 г/л. В связи с этим, постоянно принимала препараты железа; многократно, с периодичностью 1 раз в 2 месяца, в амбулаторно-поликлинических условиях, проводилось переливание эритроцитарной массы с кратковременным положительным эффектом. В ходе комплексного обследования в больнице г. Лесозаводска (Приморский край) было выявлено, что имеет место кровотечение из желудочно-кишечного тракта. Кал на скрытую кровь — резко положительный. При многократных ЭГДС и колоноскопии – на осмотренных участках источников кровотечения выявлено не было. По КТ – без особенностей. По данным пассажа бария по тонкой кишке было высказано предположение о наличии участка тощей кишки с утолщенной стенкой, вблизи от связки Трейца (рис. 1), рекомендовано повторное исследование, которое по техническим причинам выполнено не было.
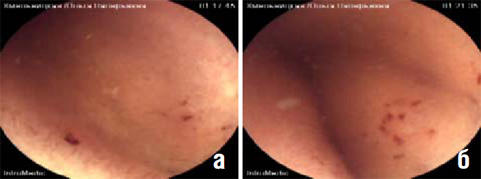
По данным видеокапсульной эндоскопии (ВКЭ), выполненной во Владивостоке, выявленные на ряде изображений находки были расценены как множественные эрозии и геморрагии(рис. 2 а, б), что дало повод расценить геморрагическую энтеропатию в качестве возможного источника тонкокишечного кровотечения.
После этого пациентка была направлена в нашу клинику для дообследования, уточнения диагноза и лечения. Пациентка была госпитализирована в хирургическое отделение. При осмотре: кожные покровы бледные. При ректальном пальцевом исследовании содержимое прямой кишки – мелена. Уровень гемоглобина 82 г/л.
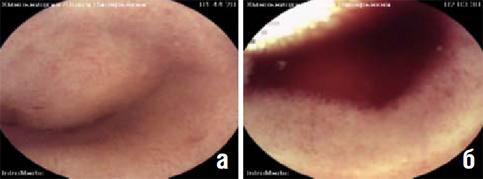
При повторном просмотре видеокапсульного исследования обратило на себя внимание наличие округлого выбухания, регистрирующегося в пределах 40 минут после выхода капсулы из желудка в луковицу двенадцатиперстной кишки (рис. 3 а). Поверхность выбухания — с неизмененным рельефом и достаточно выраженными ворсинками, часть из которых белесоватой окраски, то есть с признаками лимфостаза. При оценке транзита капсулы отмечалась её задержка перед данным образованием. На снимках, зарегистрированных при прохождении капсулы мимо образования, имелись признаки кровотечения (рис. 3 б). Окружающая слизистая оболочка — с геморрагическими изменениями, единичными эрозиями. В остальных отделах тонкой кишки на слизистой оболочке регистрировался геморрагический налет, отчетливых данных за наличие эрозий не было, дополнительных образований выявлено не было.
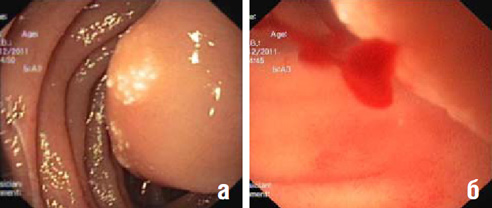
Учитывая подозрение на наличие образования в проксимальной части тощей кишки по данным ВКЭ, подозрение на утолщение стенки тощей кишки по данным предварительно выполненного исследования пассажа бария, пациентке в срочном порядке была выполнена однобаллонная пероральная энтероскопия (ОБПЭ) с помощью энтероскопа SIF-Q180 и шинирующей трубки с баллоном на дистальном конце. В непосредственной близости от связки Трейца (10-15 см) в просвете было выявлено наличие крови, а также подслизистое образование овальной формы, с четкими границами, размером 2,5-3,0см, без изъязвлений слизистой на поверхности; в некоторых ворсинках имелись признаки лимфостаза, в виде их белесоватой окраски (рис. 4 а, б). Образование смещалось, оттягивая слизистую, создавая короткую «псевдоножку». В ходе исследования из внешне неизмененной слизистой оболочкой над образованием отмечалось активное поступление крови в виде тонкой непульсирующей алой струйки, остановившееся самостоятельно на момент окончания исследования.
Во время энтероскопии, после введения в просвет тонкой кишки воды через инструментальный канал эндоскопа, впервые в РФ была выполнена эндоскопическая ультрасонография (ЭУС) образования прототипом ультразвукового мини-датчика, компании Олимпас (Япония), длиной 2600мм, с частотой 20 МГц. По данным исследования, в процессе долгого и тщательного анализа был сделан вывод о наличии образования размером 35-37мм, всё же исходящего из мышечного слоя, с чёткими контурами, гипоэхогенной структуры, с наличием множественных тубулярных и округлых анэхогенных включений (очаги некроза? сосудистые структуры?), наиболее крупные из которых в процессе исследования увеличивались в размерах (рис. 5 а, б). Параинтестинальные лимфатические узлы не определялись.
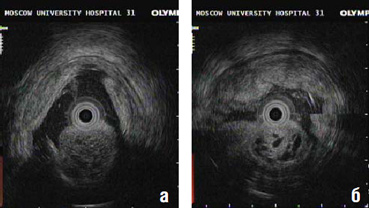
По совокупности обнаруженных изменений был установлен клинический диагноз: подслизистая опухоль тощей кишки, возможно гастроинтестинальная стромальная опухоль, исходящая из мышечной оболочки тощей кишки, послужившая источником активного на момент осмотра тонкокишечного кровотечения.

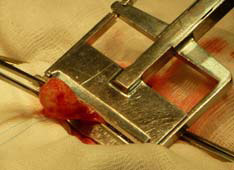
В срочном порядке пациентке была выполнена операция; с учётом предоперационного обследования – лапаротомия. Интраоперационно: пальпаторно, в тонкой кишке, на расстоянии 15см от связки Трейца, определяется образование 2,0х3,0 см, на короткой псевдоножке, свободно смещаемое, не затрагивающее мышечный слой стенки органа (вопреки данным ЭУС). Выполнена энтеротомия по противобрыжеечному краю, в проекции описанного образования, поперечным разрезом до 1,5 см. В просвете определяется опухоль 2,0х3,0 см, исходящая из подслизистого слоя, на псевдоножке до 1см, слизистая без изъязвлений, с мелкими белыми точками, диффузно кровоточит (рис. 6). При дальнейшей ревизии, другой патологии тонкой кишки не выявлено. В подвздошной кишке отмечается наличие содержимого тёмного цвета. Выполнена энтеротомия и удаление образования с помощью сшивающего аппарата УО-60 (рис. 7, 8), с последующим ушиванием стенки тонкой кишки.

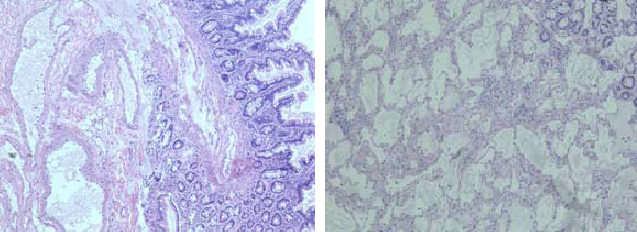
По данным гистологического исследования в присланном материале была обнаружена слизистая оболочка с подслизистой основой тонкой кишки, в которых имелись многочисленные лимфатические расширенные сосуды синусоидного типа, располагающиеся как в подслизистом, так и слизистом слоях, включая апикальную часть ворсинок кишки. По периферии — участки жировой ткани (рис.9 а, б). Вышеописанная морфологическая картина соответствовала пороку развития преимущественно лимфатических сосудов тонкой кишки (лимфангиоме).
Послеоперационный период протекал без осложнений. Жалоб пациентка не предъявляла. Уровень гемоглобина повысился до 93 г/л. Пациентка выписалась на 10 сутки в удовлетворительном состоянии. Клинический диагноз при выписке: Лимфангиома тощей кишки (по типу лимфатической кисты), осложнённая рецидивирующим тонкокишечным кровотечением. Хроническая железодефицитная анемия.
Таким образом, данный случай демонстрирует сложности диагностики и пути их преодоления в диагностике редкого гамартомного поражения тонкой кишки – лимфангиомы. В успешном выявлении и лечении данного заболевания были важны все аспекты обследования и хирургического вмешательства – от дружеского коллегиального взаимодействия специалистов разных городов до комплексной, взаимодополняющей интерпретации результатов лучевых методов, капсульной эндоскопии и баллонно-ассистированной энтероскопии в сочетании с эндосонографией тощей кишки.

