Кистозная трансформация желчных протоков (КТЖП). Клиническое наблюдение
Вербовский А. Н., клинический ординатор
Научные руководители: профессор Вишневский В. А., профессор Балалыкин А. С.
ФГБУ «Институт хирургии имени А. В. Вишневского» Минздрава России.
Москва
Введение
Кистозная трансформация желчных протоков(КТЖП) — редкое заболевание, характеризующееся непропорциональным расширением внепеченочных и внутрипеченочных желчных протоков. Частота в Западной Европе колеблется в пределах 1 на 10000–150000 населения.
[1] В странах Азии заболеваемость выше, 1 на 1000, из которых две трети наблюдений приходится на Японию. [4]Согласно современным взглядам на патогенез данного заболевания, основой его считается врожденное недоразвитие мышечного слоя стенки желчного протока, замещаемого фиброзной тканью с признаками хронического воспаления, в сочетании с нейромышечной дисфункцией сфинктера Одди и аномальным слияние мхоледоха и главного панкреатического протока вне стенки двенадцатиперстной кишки. [2]Выделяют следующие клинические проявления: объемное пальпируемое образование брюшной полости, боль в животе, желтуха, лихорадка, снижение массы тела. Часто болезнь манифестирует в молодом возрасте, преимущественно у женщин. [1,2]Наиболее информативными методами диагностики являются ультраэхография, ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), МРХПГ, ЭРПХГ. Лечение в основном оперативное, в связи с высоким риском осложнений. [5,3]Клиническое наблюдение Больная Ч. 30 л. 04.07.12 г. поступила в Наро-Фоминскую районную больницу № 1 с жалобами на боли в верхних отделах живота, иктеричность кожных покровов и склер, общее недомогание.
Заболела остро 01.07.2012 г., когда появились боли в верхних отделах живота, желтушное окрашивание кожных покровов.
При поступлении общее состояние тяжелое. В сознании, контактна, адекватна. Кожные покровы и видимые слизистые желтушной окраски, чистые. Аускультативно в легких дыхание везикулярное, проводится во все отделы. Хрипов нет. ЧДД 18 в минуту. Тоны сердца приглушены. Ритм правильный. Пульс удовлетворительных свойств, ЧСС 70 ударов в минуту.
АД 115/65 мм. рт. ст. Язык влажный, обложен белым налетом. Живот не вздут, симметрично участвует в акте дыхания, при пальпации мягкий, болезненный в правом подреберье. Перитонеальных симптомов нет. УЗИ от 04.07.2012 г. — расширение общего желчного протока (ОЖП) до 10 мм., признаки холедохолитиаза.
Был выставлен диагноз: ЖКБ, холедохолитиаз, механическая желтуха, острый калькулезный холецистит.
Больная получала инфузионную, детоксикационную,спазмолитическую, антибактериальную терапию.
06.07.2012 г. сотрудниками МОНИКИ им. М. Ф. Владимирского выполнены ЭРПХГ, эндоскопическая папиллотомия (ЭПТ), литоэкстракция. После операции общее состояние больной несколько улучшилось: явления желтухи уменьшились клинически и лабораторно. Однако боли в правом подреберье усилились. При контрольном УЗИ появились признаки расслоения стенки желчного пузыря. 10.07.2012 г. по поводу деструктивного холецистита выполнена лапароскопическая холецистэктомия(ЛХЭ), удален гангренозно измененный желчный пузырь с камнями. По данным КТ органов брюшной полости от 13.07.2012 г. картина восходящего холангита с холестазом и множественными холангиогенными абсцессами печени. У больной отмечалась гектическая лихорадка до 39 градусов С с ознобом.
24.07.2012 г. нами выполнена ЭРХГ. После канюляции большого соска двенадцатиперстной кишки (БДС)и введения контраста заполнился терминальный отдел холедоха и проток, уходящий вправо, разделяющийся далее на сегментарные протоки, диаметр которых до 8 мм. Ситуация расценена, как отсутствие системы левого печеночного протока. Путем манипуляций инструментами и введения контраста под давлением появилась тонкая струя контраста, уходящая влево. После многократных манипуляций разными инструментами удалось бужировать проток, ввести проводник «метро»и корзину Дормиа и визуализировать систему левого печеночного протока (Рис. 1, 2), которая колбовидно расширяется и образует полость размерами 4х8.5 см., заполненную камнями.
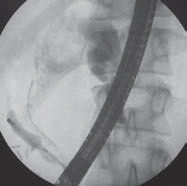

После неоднократных попыток ввести корзину Дормиа в левый печеночный протоки захватить камень в корзину, удалось разрушить большой камень диаметром до 1 см., который блокировал левый печеночный проток (Рис. 3,4). В связи с длительностью эндоскопической операции решено произвести НБД. После неудачной попытки НБД левого печеночного протока было принято решение установить НБД в правый печеночный проток, что с успехом было выполнено. При контрольной холангиографии и эндоскопии отмечалось выделение гноя и множества мелких камней из устья БДС.

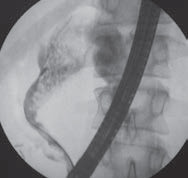
Эндоскопический диагноз: обструкция левого печеночного протока конкрементами с резким супрастенотическим расширением и множественными камнями — киста. Ограниченная окклюзия правого долевого печеночного протока с сохранением его проходимости.
Гнойный холангит.
26.07.2012 г. ХГ через НБД. При контрастировании получена система правого печеночного протока и короткий, до 1 см., дистальный отдел левого печеночного протока. Введен эндоскоп параллельно НБД. После трудной канюляции начального отдела левого печеночного протока с последующим введением контраста стала заполняться вся система левого печеночного протока. Произведена дилятация левого печеночного протока, однако корзину Дормиа ввести не удалось. По проводнику «метро» в расширенный левый печеночный проток введен НБД. При контрольной холангиографии в полости кисты определяется множество камней до 5 мм. (Рис. 5).
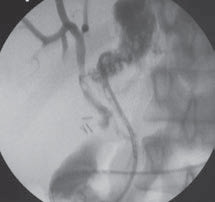
На фоне общей терапии проводилось промывание полости антибиотиками и урсодезоксихолевой кислотой.
30.07.2012 г. ХГ через НБД. При тугом заполнении резко расширенной системы левого печеночного протока с множеством камней диаметром до 5 мм., контраст из кисты через проток соединяется с системой правого печеночного протока, которая не расширена. Для экстракции камней НБД был извлечен, введен эндоскопи корзинкой Дормиа неоднократно производилась экстракция камней. Установлен НБД в средней части кисты, размеры которой 3х6 см..
Был выставлен эндоскопический диагноз: болезнь Кароли. Киста левого печеночного протока, заполненная множеством камней. Внутрипеченочный свищ между системами правого и левого внутрипеченочных протоков. Гнойный холангит.
Больная получала интенсивную терапию. На фоне проведенного лечения состояние больной значительно улучшилось, однако сохранялся незначительный субфебрилитет 37–37.4 градусов С.
Больная консультирована профессором В. А. Вишневским. В связи с наличием острого холангита на фоне отсутствия адекватного дренирования протоков левой доли печени, а также учитывая возможное холангиогенное абсцедирование левой доли печени, по срочным показаниям 07.08.2012 года выполнена левосторонняя гемигепатэктомия, резекция первого сегмента печени, резекция внепеченочных желчных протоков, бигепатикоеюноанастомоз по Ру.
Гистологическое исследование препаратов: в ткани печени выраженный перидуктальный фиброз, диффузная инфильтрация мононуклеарными клеткамии лимфоцитами, с присутствием небольшого количества нейтрофилов, очага абсцедирования. Крупные желчные протоки расширены, внутренняя их поверхность представлена грануляционной тканью, в просвете следы конкрементов, гной. Мелкие желчные протоки портальных трактов атрофированы за счет сдавления разрастаниями фиброзной ткани. Гепатоциты в состоянии паренхиматозной дистрофии. Стенка желчного протока с признаками фиброза, участками микроабсцессов, кровоизлияний.
Заключительный диагноз: кистозное расширение внутри и внепеченочных желчных протоков (тип IVпо Todani). Внутрипеченочный холангиолитиаз. Острыйхолангит. Механическая желтуха. Холангеогенное абсцедирование левой доли печени. Состояние после ЛХЭ от 10.07.2012 г.
В послеоперационном периоде у больной имело место желчеистечение по дренажам, прекратившееся самостоятельно. При УЗИ — контроле в динамике жидкостных скоплений в брюшной полости обнаружено не было. Выписана на 22-е сутки. В течение шести месяцев наблюдения состояние удовлетворительное, жалобы практически отсутствуют.
Обсуждение
Таким образом, можно констатировать, что у больной имело место, во-первых, сложное сочетание желчнокаменной болезни с врожденными КТЖП; во-вторых, агрессивное течение болезни в виде деструктивного холецистита, желчного холангита и механической желтухи; в-третьих, больная перенесла сначала ЭПТ и литоэкстракцию из ОЖП, а потом ЛХЭ и после несколько чреспапиллярных вмешательств.
Диагноз КТЖП было трудно поставить, ввиду редкости болезни, технических трудностей контрастирования левого печеночного протока и введения в него инструментов, наличия свища между КРЖП и правым печеночным протоком, ограниченных возможностей рентгеновского оборудования.
Думается, этим объясняются тактические ошибки, состоящие в проведении множества транспапиллярных вмешательств и долгосрочным пребыванием больной в условиях районной больницы. К ним можно отнести неполноту диагноза и неполный объем операции при первой ЭРПХГ и ЭПТ, при которых, по-видимому, не получено контрастирование КТЖП и удалены камни из ОЖП, которые, как выяснилось, имелись и в печеночных протоках. Не сразу был диагностирован и свищ между КТЖП и правым печеночным протоком, что также затрудняло диагностику.
Выводы
Эндоскопические транспапиллярные вмешательства являются эффективными методами диагностики кистозных расширений желчных протоков, лечения их осложнений и подготовки больных к хирургическим операциям.
Список литературы
1.Брехов Е. И., Калинников В. В., Коробов М. В. Кисты желчных протоков//Журнал им. Н. И. Пирогова. — 2006. — № 10. — с. 23–26.
2.Вишневский, А. В. Гаврилин, Г. Г. Кармазановский, Д. А. Ионкин. Хирургические вмешательства при кистах желчных протоков // Анналы хирургической гепатологии, 1998, том3, № 1, с. 73–79.
3. Ш. Шерлок, Дж. Дули.//Заболевания печени и желчных путей. 1999. Глава 30. с. 656–664.
4.Ташкинов Н. В., Кузнецов Н. Н., Куликова Н. А. Случай большой кисты общего желчного протока у взрослой больной // Дальне-восточный медицинский журнал — 2011.- № 4.-. http://www.fesmu.ru/dmj/20114/2011434.pdf
5. Janakie Singham, MD Eric M. Yoshida, MD Charles H. Scudamore, MD. Choledochal cysts. Part 3 of 3: Management. Can J Surg. 2010 February; 53 (1): 51–56

