Дивертикулярная болезнь, что остается хирургу
Проф. д.м.н. Королев М. П., к.м.н. Скутова В. А. СПбГПМУ
г. Санкт-Петербург
Дивертикулярная болезнь (ДБ) является одним из наиболее распространенных заболеваний толстой кишки, особенно в западном обществе. В экономически развитых странах (США, Европа, Австралия) ДБ встречается у 35 - 50% взрослого населения[1]. Клинические симптомы возникают при этом только у 20-30% пациентов. Патогенетические основы заболевания иследованы лишь частично. Существует большое количество предрасполагающих факторов, среди них: нарушение моторики толстой кишки, индуцированное расстройствами нейрорегуляции, структурные изменения стенки, генетические факторы, бесшлаковая диета. Проспективные когортные исследования доказывают наличие взамосвязи ожирения, курения, малоподвижного образа жизни с более частым возникновением таких осложнений ДБ как дивертикулит, кровотечение и перфорация дивертикула.
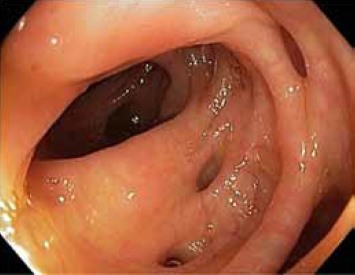
Рис. 1. Эндоскопическая картина дивертикулеза толстой кишки
[2, 9,10,11] Статистически значимых различий между заболеваемостью по гендерному признаку не выявлено.
Частота заболевания возрастает в пожилом возрасте:
варьирует в пределах 5-10 % у лиц в возрасте около 40 лет, с увеличением до 50-70% в возрастной категории 80 лет и старше.[3]
В западной популяции в 85-90% наблюдений отмечается формирование дивертикулов в дистальных отделах толстой кишки, в 10-15% - правосторонняя локализация. В 50-65% клинических случаев процесс затрагивает только сигмовидную кишку. Тотальный дивертикулез (Д) имеет место менее чем у 10 % пациентов.
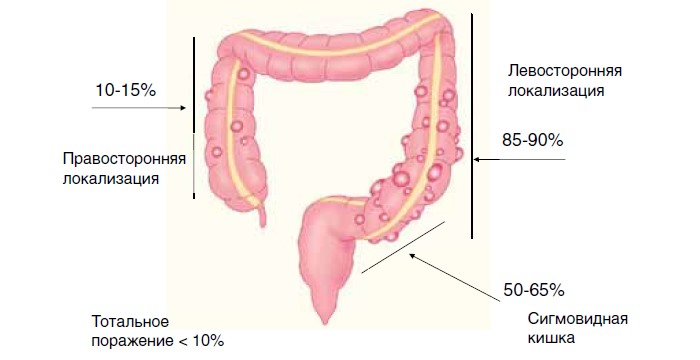
Рис. 2. Локализация дивертикулов
Напротив, в странах Юго-Восточной Азии преобладает правосторонняя локализация процесса. У жителей азиатских стран дивертикулы часто возникают в молодом возрасте, что позволяет предположить их наследственную обусловленность.
Осложнения ДБ, часто требующие хирургического вмешательства, возникают вследствие развития и прогрессирования дивертикулита. К ним относятся:
перфорации дивертикула, формирование перидивертикулярного и параколического инфильтрата, абсцесса,
внутренних и наружных свищей, развитие перитонита, ОКН, кровотечения.
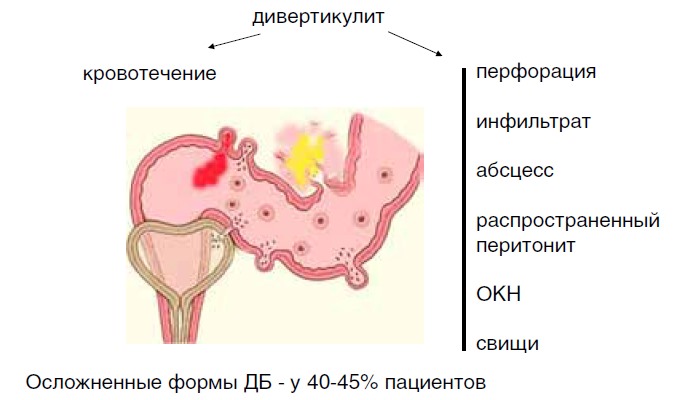
Рис. 3. Осложнения дивертикулярной болезни
За последние 20 лет некоторыми авторами отмечается рост числа пациентов с осложненными формами заболевания до 40% -45% [4]. Острые воспалительные осложнения, включая острый дивертикулит, воспалительный паракишечный инфильтрат, перфорацию дивертикула с развитием перитонита - возникают у 10% - 25% пациентов, страдающих Д [5].
Наиболее частым клиническим осложнением является дивертикулит. Причиной является обструкция дивертикула при фиксации плотных каловых масс в области шейки, что приводит к повреждению слизистой, закрытию просвета, локальному воспалению. Также имеют значение местные нарушения кровообращения, бактериальные, химические и токсические факторы.
В 75% случаев воспаление ограничено стенкой дивертикула, в 25% приводит к перфорации, формированию перидивертикулярных абсцессов, перитонита, свищей и других осложнений.
При диагностике дивертикулита наибольшей точностью обладает КТ, которая позволяет четко определить распространенность процесса и дифференцировать осложненные стадии от неосложненной.
При перидивертикулите и периколите имеется высокий риск прикрытой (формирование абсцессов и свищей) или свободной перфорации (перитонит). Интерпретация результатов КТ соотносится с классификацией Hansen-Stock:
стадия 0 - дивертикулез без воспалительных изменений;
стадия 1 - острый неосложненный дивертикулит (утолщение стенки кишки);
стадия 2 - осложненный дивертикулит (подразделяется на 2 а, 2 b, 2 с соответственно тяжести).
Стадия 2 a включает перидивертикулит или флегмонозный дивертикулит с распространением воспаления на периколическую жировую клетчатку.
Стадия 2 b характеризуется на КТ наличием мезоколических, ретроперитонеальных абсцессов, абсцессов малого таза. В стадии 2 с имеется перфорация кишки, на КТ определяется свободный газ и/или жидкость. 3 стадия - хронический рецидивирующий дивертикулит, КТ-признаками являются: утолщение стенки кишки с развитием стеноза, свищей [6].
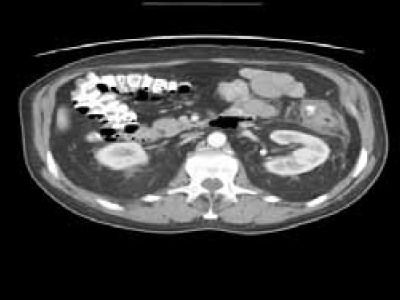
Рис. 4. Применение КТ при дивертикулите
При раннем выявлении неосложненного дивертикулита высокой диагностической точностью обладает УЗИ, которое применяется в западных клиниках в качестве скриннингового метода при ДБ у пациентов без ожирения [7]. Высока ценность УЗИ при дифференциальной диагностике с другими патологиями: пиелонефритом, уретеролитиазом, гинекологическими заболеваниями, панкреатитом и т.д.
Макроперфорация дивертикула приводит к образованию абсцесса, распространяющегося на другие органы с формированием свища. Перфорация дивертикула в свободную брюшную полость с распространенным перитонитом наблюдается редко и чаще встречается у пациентов с первично бессимптомным Д. При подозрении на абсцесс методом выбора для верификации диагноза, оценки динамики процесса и проведения чрескожного дренирования является КТ.
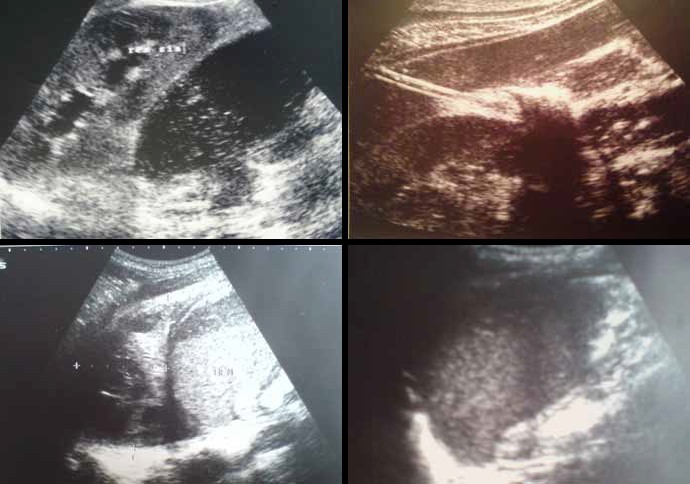
Рис. 5. УЗ картина абсцессов брюшной полости при дивертикулярной болезни толстой кишки
Лечение дивертикулярного абсцесса зависит от его размеров и локализации. Мелкие абсцессы, расположенные рядом с толстой кишкой, часто нивелируются при консервативном лечении, что обусловлено эффективным спонтанным внутренним дренированием через свищ. При необходимости в хирургическом лечении основного заболевания может быть выполнена первичная резекция толстой кишки с наложением анастомоза. При наличии отдаленных абсцессов или крупных параколических абсцессов показано чрескожное дренирование под контролем КТ или УЗ. Преимуществом данного метода является быстрое разрешение гнойного процесса и улучшение состояния пациента без необходимости общей анестезии. Помимо этого, часто исключается необходимость выполнения двухэтапных операций, через 3-4 недели после чрескожного дренирования становится возможной одномоментная резекция толстой кишки.
Первичное хирургическое вмешательство требуется 20-25% пациентов с множественными абсцессами, анатомическое расположение которых делает чрескожное дренирование противопоказанным.
Частота формирования внутренних и наружных свищей у пациентов с дивертикулитом варьирует в пределах 6-10% по данным различных авторов. Различают спонтанные свищи и возникающие как послеоперационное осложнение при дренировании абсцессов, попытке выполнения первичной резекции. Наиболее распространенными являются кишечно-пузырные свищи, сопровождающиеся рецидивирующими воспалительными заболеваниями мочеполовой системы, фекалурией, пневмоурией. В качестве дополнительных диагностических методов используют цистоскопию, цистографию. Выявление толстокишечно-пузырного свища является показанием для оперативного лечения. Около 25% внутренних свищей представлено коловагинальными. При данном типе свищей характерен тяжелый вагинит с выделением газа, кала, гноя. Как верифицирующие методы применяются иригоскопия, кольпография, комбинация кольпоскопии и колоноскопии. Лечение оперативное. Толсто-тонко-кишечные, толстокишечно-мочеточниковые и толсто-кишечно-прямокишечные свищи встречаются редко.
Наружные толстокишечные свищи крайне редко возникают спонтанно и обычно являются осложнением хирургического вмешательства.
Кишечная непроходимость развивается у 4-40% пациентов с ДБ и в большинстве наблюдений является частичной [8]. Патогенетическими факторами, приводящими к толстокишечной непроходимости, чаще являются компрессия воспалительным инфильтратом, крупным параколическим абсцессом, деформация кишки или ее брыжейки при спаечном процессе, формирование фиброза кишечной стенки и стриктур вследствие рецидивов дивертикулита.
Дивертикулярное кровотечение занимает 1 место в структуре кровотечений из нижних отделов желудочно-кишечного тракта, составляя 45%. У 3-5% пациентов с ДБ возникают тяжелые кровотечения. Источником является медиальная стенка перфорирующих прямых артерий в области прохождения их через купол дивертикула. Спонтанная остановка кровотечения отмечается у 70-80% пациентов. Рецидивирующий характер кровотечение носит у 25% больных. Эндоскопические методы являются лечебно-диагностическим стандартом и позволяют верифицировать источник кровотечения, а также достигнуть гемостаза. Высоким является риск третьего рецидива дивертикулярного кровотечения(до 50%), ряд специалистов рекомендует выполнение резекцию толстой кишки после второго эпизода кровотечения.
Хирургическое лечение.
Абсолютными показаниями к хирургическому лечению являются следующие осложнения ДБ:
1. Свободная перфорация
2. Перитонит
3. Выраженный стеноз
4. Неэффективность чрескожного дренирования абсцесса
5. Кишечно-пузырный свищ
6. Непрекращающееся кровотечение
7. Подозрение на рак толстой кишки
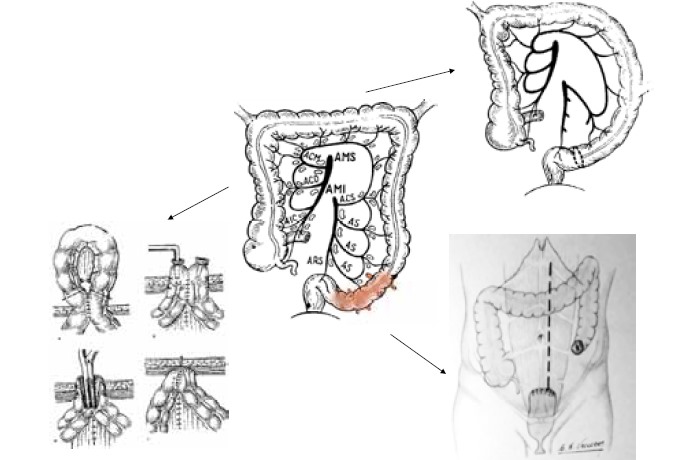
Рис. 6. Виды операций
Относительными показаниями к оперативному лечению являются:
1. Рецидивирующий дивертикулит (2 обострения в течение 1 года или 3 обострения на протяжении 2 лет при условии неэффективности консервативной терапии)
2. Избирательно после первого обострения (возраст < 40 лет, иммуносупрессия)
3. Рецидив кровотечения
4. Свищи (кишечно-кишечные, наружные)
Литература
1. Mueller MH, Glatzle J, Kasparek MS, Becker HD, Jehle EC, Zittel TT, Kreis ME. Long-term outcome of conservative treatment in patients with diverticulitis of the sigmoid colon // Eur J Gastroenterol Hepatol. 2005 Jun;17(6):649-54
2. Dobbins C, Defontgalland D, Duthie G, Wattchow DA. The relationship of obesity to the complications of diverticular disease. Colorectal Dis. 2006;8:37–40.
3. [Oxford Textbook of Surgery (3-Volume Set) 2nd edition (January 15, 2000): by Peter J. Morris (Editor), William C. Wood (Editor) By Oxford Press
4. Lammers BJ, Schumpelick V, Roher HD. Standards in diagnosis of diverticulitis // Chirurg. 2002 Jul; 73(7):670-4
5. Heverhagen JT, Ishaque N, Zielke A, Bohrer T, Sitter H, Berthold LD, Klose KJ. Feasibility of MRI in the diagnosis of acute diverticulitis: initial results.
MAGMA. 2001 Mar; 12(1):4-9. Schiessel R, Holzer B. Acute and perforated sigmoid diverticulitis. Surgical indication: single stage versus multiple-stage operation
// Kongressbd Dtsch Ges Chir Kongr. 2001; 118:311-4
6. Diverticulitis – Classification Jorg-Peter Ritz, MD Department of General and Visceral Surgery, Helios
Klinikum Schwerin Diverticular Disease: A Fresh Approach to a Neglected Disease September 2 – 3, 2011 Cologne, Germany
7. Diagnostic criteria and accuracy – US in the diagnosis of diverticulitis Julien B.C.M. Puylaert Department of Radiology, MCH, The Hague, The Netherlands. Diverticular Disease: A Fresh Approach to a Neglected Disease September 2 – 3, 2011 Cologne, Germany
8. Буторова Л.И. Дивертикулярная болезнь толстой кишки: клинические формы, диагностика и лечение. - М., 2011. - 48с.
9. Humes DJ, Solaymani-Dodaran M, Fleming KM, Simpson J, Spiller RC, West J. A population-based study of perforated diverticular disease incidence and associated mortality.
Gastroenterology. 2009;136:1198–205.
10. Strate LL, Liu YL, Aldoori WH, Syngal S, Giovannucci EL. Obesity increases the risks of diverticulitis and diverticular bleeding. Gastroenterology. 2009;136: 115–122 e1.
11. Hjern F, Wolk A, Hakansson N. Smoking and the risk of diverticular disease in women. Br J Surg. 2011; 98:997–1002.

