Малоинвазивные комбинированные операции при холедохолитиазе
М.П. Королев, Л.Е. Федотов, Р.Г. Аванесян, Б.Л. Федотов.
ГОУ ВПО СПбГПМУ, кафедра общей хирургии с курсом эндоскопии, г. Санкт-Петербург.
Зав. кафедрой – д.м.н., профессор М.П.Королев.
Введение.
Современные представления о хирургическом лечении осложненных форм желчнокаменной болезни, в частности – холедохолитиаза, отличается от методов оперативного лечения, применяемых несколько десятилетий назад. Развитие современной хирургии неразрывно связано с прогрессом в малоинвазивных технологиях, которые используются в лечении больных с обтурационной желтухой. Во многих современных клиниках в настоящее время крайне редко выполняют холедохолитомию с помощью традиционных хирургических вмешательств. Клименко А.Г [5], несмотря на приверженность к традиционным операциям, в своей статье отмечает, что в основе лечебной тактики при холедохолитиазе должен лежать разумный выбор между традиционной и лапароскопической хирургией, включая эндоскопическую сфинктеротомию и литоэкстракцию. Операционные вмешательства на высоте желтухи сопровождаются высокой летальностью, которая, по данным литературы, колеблется от 10 до 68% [3, 4]. О несомненных преимуществах малоинвазивной хирургии при лечении холедохолитиаза у больных пожилого и старческого возраста пишут также Сотиченко Б.А. и соав. [7], Колыванова М.В [6], отмечая низкий процент осложнений после подобных операций. Большинство авторов считают лапароскопическую холецистэктомию и холецистэктомию из «мини доступа» в сочетании с эндоскопической папиллосфинктеротомии (ЭПСТ) холедохолитотомии «золотым стандартом» в лечении холецистита, осложненного холедохолитиазом [1, 8, 9].
Прогресс в техническом оснащении и развитии эндоскопической аппаратуры не всегда позволяет беспрепятственно выполнить ретроградную литоэкстракцию в некоторых сложных ситуациях. Такие случаи нами объединены под так называемым понятием, как – холедохолитиаз в нестандартных ситуациях. В частности, у больных с билиодигестивными анастомозами, после резекции желудка по Бильрот-II и экстирпации желудка доступ эндоскопа к фатеровому соску затруднен [2]. Кроме того, не редки случаи расположения большого дуоденального соска в просвете парапапиллярного дивертикула. Иногда достаточно сложно или практически невозможно провести любой манипулятор или проводник в просвет желчных протоков ретроградно. Благодаря комбинированию операций под ультразвуковым, рентгенологическим и эндоскопическим контролем расширились возможности миниинвазивных операций при холедохолитиазе любой локализации при нестандартных ситуациях.
Материалы и методы.
Работа основана на опыте лечения 105 больных, которым выполнены малоинвазивные операции под комбинированным (ультразвуковым, рентгенологическим и эндоскопическим) контролем по поводу холедохолитиаза в нестандартных ситуациях. Мужчин в исследуемой группе было 42, женщин – 63. Средний возраст мужчин – 68,7 лет, женщин – 69,5 лет. Оперативные вмешательства выполнялись в специализированной операционной, оснащенной эндоскопической, ультразвуковой и рентгенологической установками. Применялись инструменты для чрескожного доступа к внутрипеченочным желчным протокам и дренирования последних, баллонные дилататоры и бужи фирмы СООК; инструменты для эндоскопической папиллосфинктеротомии, литоэкстракции фирмы Olympus, проводники различной конструкции и длины.
Результаты и их обсуждение.
В клинике тактика лечения больных с холедохолитиазом в последние годы ориентирована на малоинвазивные вмешательства с применением эндоскопической, ультразвуковой, рентгенологической и лапароскопической техники. Традиционные оперативные вмешательства при желчнокаменной болезни, осложненной холедохолитиазом, в настоящее время выполняются крайне редко. При холедохолитиазе в комбинации с калькулезным холециститом первым этапом выполняется эндоскопическая ретроградная литоэкстракция, вторым – лапароскопическая холецистэктомия; при резидуальном холедохолитиазе – эндоскопическая литоэкстракция. Показаниями к применению комбинированных малоинвазивных технологий при холедохолитиазе в нестандартных ситуациях являются: 1) декомпрессия желчных протоков при высоких показателях билирубина, с целью подготовки больного ко второму этапу операции; 2) при технической невозможности канюляции БДС (вклиненный в терминальный отдел ОЖП конкремент, парапапиллярный дивертикул, стриктура терминального отдела ОЖП); 3) перенесенные в прошлом операции, в результате которых доставка эндоскопа к БДС невозможна без применения дополнительных инструментов; 4) тяжелое состояние больного, при котором ЭПСТ и ретроградная литоэкстракция непереносима; 5) анатомические особенности ампулы БДС, при котором проводник или иной манипулятор ретроградно проводится только в главный панкреатический проток.
Тяжелое состояние больного механической желтухой в результате холедохолитиаза в пожилом или старческом возрасте, страдающего также и сопутствующей патологией, является противопоказанием к применению как открытых оперативных вмешательств, так и ЭПСТ с ретроградной литоэкстракцией. В таких случаях в клинике выполняются антеградные дренирующие операции под ультразвуковым и рентгенологическим контролем, при этом, при возможности, необходимо дренаж провести за препятствие в просвет двенадцатиперстной кишки во избежание потерь желчи. Таким образом, удалось в 19 случаях подготовить больных к следующему этапу оперативного лечения – ЭПСТ с ретроградной литоэкстракцией.
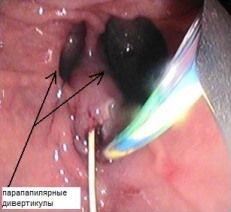
В 33 случаях не выполнено ЭПСТ первым этапом в виду невозможности визуализации БДС в парапапиллярном дивертикуле. Дифференцировать вход в БДС удалось только через антеградно проведенный проводник после ЧЧХлС (рис. 1). Еще у 27 пациентов ретроградно провести в просвет ОЖП проводник или иной манипулятор не удалось в виду с анатомическими особенностями строения ампулы БДС, при этом, выполнить папиллосфинктеротомию с помощью введенного в главный панкреатический проток папиллотома крайне опасно в связи с неминуемым возникновением острого панкреатита в послеоперационном периоде. Провести папиллотом в просвет ОЖП через БДС в таких случаях удалось по проведенному антеградно (чрескожно-чреспеченочно) проводнику.
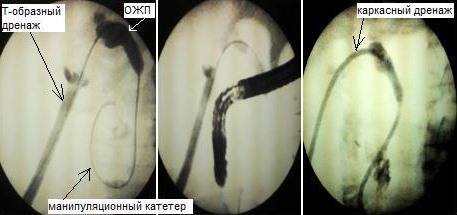
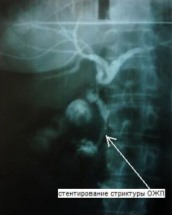
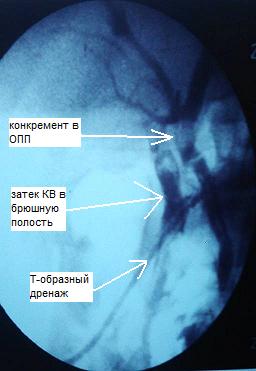
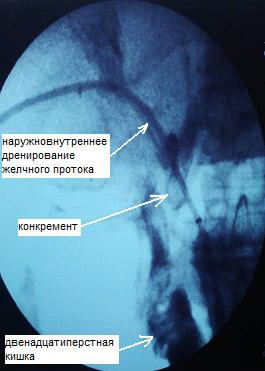
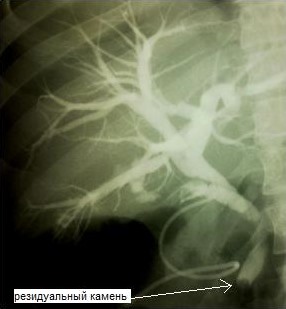
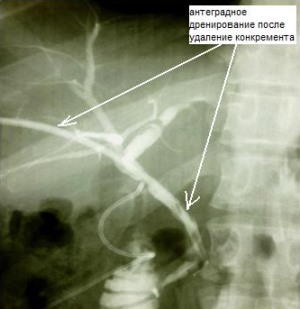
У 5 пациентов с резидуальным холедохолитиазом и стриктурой терминального отдела ОЖП манипуляционный катетер проведен через ранее установленный Т-образный дренаж в просвет протока и двенадцатиперстной кишки, по проводнику выполнена ЭПСТ, баллонная дилатация терминального отдела ОЖП, ретроградная литоэкстракция. При этом, в одном случае из вышеуказанных, Т-образный дренаж мигрировал в брюшную полость, только с помощью манипуляционного катетера и гидрофильного проводника под рентгенологическим контролем удалось определить холедохотомическое отверстие, провести в просвет протока манипуляторы. Операция закончена наружновнутренним каркасным дренированием ОЖП через наружный свищевой ход (рис. 2). В дальнейшем в область стриктуры ОЖП установлен стент (рис. 3).
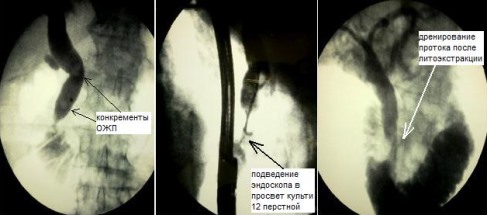
У 12 больных с резидуальным холедохолитиазом в анамнезе были выполнены операции по поводу рака желудка: в 8 случаях резекция желудка по Бильрот-II, в 4 – гастрэктомия. В таких ситуациях, по разработанной в клинике методике, антеградно, чрескожно-чреспеченочно манипуляционный катетер проводится рядом с конкрементом в просвет двенадцатиперстной кишки и с помощью проводника в просвет культи желудка или в просвет отводящей кишки. Эндоскопически визуализируется катетер и проводник, фиксируется проводник корзиной Дормиа, введенной через канал эндоскопа, и ретроградно, с помощью обратной тракции за манипуляционный катетер и проводник, эндоскоп подводится к БДС. Затем выполняется заключительный этап операции – эндоскопическая ретроградная литоэкстракция и антеградное наружновнутреннее или наружное дренирование желчных протоков (рис. 4).
В одном случае у больного после холецистэктомии по поводу острого холецистита присоединилась клиническая картина острого панкреатита и механической желтухи. Больному выполнена релапаротомия, попытка холедохолитотомии, дренирование ОЖП. Учитывая выраженный отек печеночно-двенадцатиперстной связки и парапанкреатической клетчатки, литоэкстракцию выполнить не удалось. При фистулографии в послеоперационном периоде выявлен вклиненный в терминальный отдел ОЖП конкремент (рис. 5). С целью предотвращения эвентерации у больного, страдающего ожирением III степени после перенесенной релапаротомии, решено было выполнить анетеградную литоэкстракцию. Выполнена антеградная ЧЧХлС, манипуляционный катетер с помощью гидрофильного проводника проведен в просвет двенадцатиперстной кишки, произведена баллонная дилатация, конкремент низведен в просвет кишки с помощью баллона. Операция завершена наружным дренированием желчных протоков. Больной выписан на 15 сутки после релапаротомии, дренаж удален после выполнения фистулографии, при которой конкрементов в ОЖП не выявлено, контрастное вещество беспрепятственно поступало в просвет двенадцатиперстной кишки (рис. 6).
 |
 |
| Рис. 5. Конкремент, вклиненный в терминальный отдел ОЖП | Рис. 6. Фистулохолангиография после антеградной литоэкстракции |
Один пациент был переведен в клинику с вялотекущим перитонитом после перенесенной операции – холецистэктомии, холедохолитотомии и дренирования ОЖП Т-образным дренажем. Причиной вялотекущего перитонита было подтекание желчи рядом с дренажем в брюшную полость, и по дренажам, установленным в подпеченочном пространстве и в правом боковом канале, наружу. При фистулографии выявлен конкремент в области конфлюенса, перекрывающий проксимальную ветвь Т-образного дренажа, дистальная же ветвь дренажа упиралась в стриктуру терминального отдела ОЖП (рис. 7). Учитывая тяжелое состояние больного, единственно что возможно было выполнить данному больному – это чрескожное чреспеченочное наружновнутреннее дренирование желчных протоков, при котором можно предотвратить поступление желчи в брюшную полость (рис. 8).
В 7 случаях, несмотря на многочисленные попытки литоэкстракции с помощью вышеуказанной техники, удалить конкременты ретроградно не удалось. У этих больных вторым этапом выполнена лапаротомия и холедохолитотомия. Необходимо отметить, что после чрескожной установки дренажа в желчные протоки и купирования явлений механической желтухи, больные переносят лапаротомию в более выгодных условиях. Кроме того, ранее установленная ЧЧХлС позволяет ушить холедохотомическое отверстие без дополнительного дренирования ОЖП.
В редких случаях доступ к общему печеночному и желчному протокам ограничен в виду с одной стороны проблемным анатомическим расположением БДС, с другой стороны абсолютно узкими внутрипеченочными желчными протоками. У одного пациента доступ к терминальному отделу общего желчного протока достигнут через печень, желчный пузырь и пузырный проток с использованием гидрофильных инструментов (рис. 9). Литоэкстракция выполнена антеградно, с помощью баллонного катетера (рис. 10).
Смертность составила 1.87%, умерло 2 пациента. Причина смерти у одного больного вялотекущий перитонит, с которым больной был переведен в клинику после операции по поводу холецистита и холедохолитиаза. Несмотря на восстановленную проходимость внепеченочного протока и декомпрессию последнего, что исключало поступление желчи в брюшную полость, больной скончался на 14-ые сутки от инсульта. Второй больной умер от нарастающей печеночно-почечной недостаточности, в результате высокой билирубинемии.
В заключении нужно отметить, что современное развитие хирургии желчных путей направлено на развитие малоинвазивных технологий, благодаря которым в подавляющем большинстве случаев можно выполнить холецистэктомию и литоэкстракцию при холедохолитиазе в стандартных и нестандартных ситуациях.
Выводы.
- Комбинированные малоинвазивные вмешательства позволяют практически в любых случаях холедохолитиаза выполнить литоэкстракцию;
- Двухэтапные малоинвазивные операции, направленные на декомпрессию желчных протоков на первом этапе, позволяют подготовить больного к радикальной операции;
- Эти операции необходимо выполнять в специализированных операционных, которые оснащены ультразвуковой, эндоскопической и рентгенологической техникой.
Библиографический список.
- Башилов В.П, Брехов Е.И., Малов Ю.А., Василенко О.Ю. Сравнительная оценка различных методов в лечении больных острым калькулезным холециститом, осложненным холедохолитиазом. // Хирургия. Журнал им. Н.И. Пирогова. 2005. - №10, С. 40-45.
- Борисов А.Е. Эндовидеоскопические и рентгенохирургические вмешательства на органах живота, груди и забрюшинного пространства. Руководство для врачей в 2-х книгах. Книга I. – СПб.: Скифия-принт, 2006. – 608 с.
- Борисов А.Е., Борисова Н.А, Верховский В.С. Эндобилиарные вмешательства в лечении механической желтухи. – СПб.: Эскулап, 1997. – 152 с.
- Ившин В.Г., Якунин А.Ю., Лукичев О.Д. Чрескожные диагностические и желчеотводящие вмешательства у больных механической желтухой. – Тула: Гриф и Кº, 2000. – 312 с.
- Клименко А.Г. Трансдуоденальная сфинктеропластика и холедоходуоденостомия в лечении холедохолитиаза. //Анналы хир. гепатол. 1998. – Т 3, №3, С. 10-15.
- Колыванова М.В. Оптимизация диагностики и лечения холедохолитиаза у пациентов геронтологической группы: Автореф. дис. ... канд. мед. наук : 14.00.27 / Пермск. гос. мед. академия. – Пермь, 2007. – 16 с.
- Сотниченко Б.А., Гончаров К.В., Макаров В.И. и др. Клинические формы холедохолитиаза у лиц пожилого и старческого возраста. // Тихоокеанский Медицинский журнал. 2003. - №1, С. 61-63.
- Flowers J.L., Balley R.W., Scovil W.A., Zucker K.A. Baltimore experience with laparoscopic management of acute cholecystitis. Am J Surg 1991; 151: 388-392.
- Singer J.A., McKeen R.V. Laparoscopic cholecystectomy for acute or gangrenous cholecystitis. Am Surg 1994; 80: 326-328.