Первый опыт вирсунгоскопии в диагностике внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы.
Быков М.И. к.м.н., заведующий эндоскопическим отделением №2
Катрич А.Н., к.м.н., заведующий отделение ультразвуковой диагностики
ГБУЗ «ККБ №1 им. С.В. Очаповского», г. Краснодар, Россия.
Внутрипротоковые папиллярные муцинозные опухоли (intraductal papillary mucinous neoplasm — IPMN) — группа внутрипротоковых муцинпродуцирующих кистозных опухолей поджелудочной железы с высоким риском озлокачествения, которые могут быть представлены широким гистологическим спектром в зависимости от степени протоковой дисплазии. Внутриэпителиальный рост опухоли вдоль главного панкреатического протока (ГПП) или его ветвей, характеризуется сегментарным или диффузным расширением протоковой системы поджелудочной железы, в слизистой которой отмечается пролиферация муцинпродуцирующих клеток. В настоящее время общемировой накопленный опыт в диагностике и лечении данной патологии дает основания полагать, что по мере нарастания диспластических изменений эпителия опухолевая трансформация IPMN приводит к развитию сначала неинвазивной, а затем инвазивной IPMN карциномы поджелудочной железы.
Несмотря на интенсивное изучение и определенные успехи в диагностике IPMN опухолей, прежде всего благодаря внедрению в практику магнитнорезонансной холангио-панкреатикографии и эндоскопической ультрасонографии (ЭУС), некоторые тактические вопросы до сих пор остаются нерешенными. В частности, возникают определенные противоречия относительно хирургической тактики при неинвазивных формах IPMN, особенно при отсутствии их морфологической верификации.
Клиническое наблюдение. Больная П. 77 лет, поступила в клинику с жалобами на абдоминальные боли неясного генеза, усиливающихся при погрешностях в диете, общее недомогание. На трансабдоминальном ультразвуковом исследовании было заподозрено кистозное новообразование головки поджелудочной железы с выраженной дилатацией ГПП. На компьютерной томографии были выявлены КТ-признаки изменений головки и проксимального отдела поджелудочной железы (tumor?) c вовлечением в процесс селезеночной вены (тромбоз?), дилатация вирсунгова протока, регионарная внутрибрюшная лимфоаденопатия. С целью дифференциальной диагностики была выполнено ЭУС исследование (рис. 1), полученные данные соответствовали УЗ-картине внутрипротоковой папиллярно-муцинозной опухоли ГПП. С целью верификации диагноза пациентке выполнена диагностическая дуоденоскопия, эндоскопическая ретроградная панкреатография (ЭРПГ), эндоскопическая папиллосфинктеротомия (ЭПСТ) и диагностическая чреспапиллярная вирсунгоскопия с прицельной биопсией.
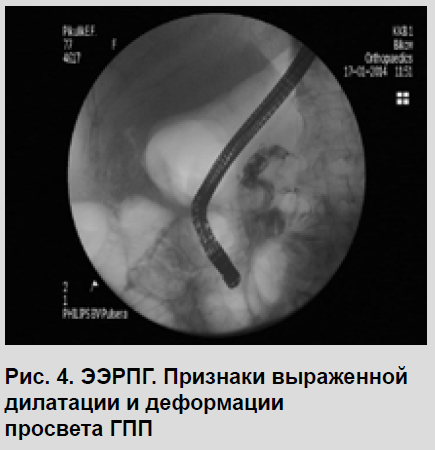
На диагностической дуоденоскопии выявлен характерный признак для муцинпродуцирующей опухоли «fisheye» («рыбий глаз») - наличие вязкого муцинозного секрета в зияющем устье БДС (рис. 2). С целью декомпрессии и инструментального доступа выполнена ЭПСТ устья вирсунгова протока (рис. 3). После выполнения ЭПСТ отмечалось более активное отхождение вязкого слизистого секрета из протоковой системы поджелудочной железы в просвет ДПК. При селективной канюляции и контрастировании ГПП отмечалась его выраженная деформация, дилатация с кистозной трансформацией и негомогенность на уровне «голова-тело» поджелудочной железы (рис. 4).
С целью визуализации опухоли и взятию прицельной биопсии по струне-направите-лю через рабочий канал дуоденоскопа в просвет вирсунгова протока заведен трансдуоденальный холедохоскоп (рис. 5 и 6). На вирсунгоскопии выявлено поражение более 2\3 окружности слизистой ГПП опухолевидной ворсинчатоподобной тканью с распространением по протоку от головки до границы «тело-хвост» поджелудочной железы (рис. 7). Уровень поражения соизмерялся с данными ЭРПГ. В просвете ГПП отмечалось скопления вязкого муцинозного секрета, затруднявшего детальный осмотр слизистой. Под визуальным контролем из неопластически измененной слизистой ГПП, взята биопсия.
С целью декомпрессии протоковой системы поджелудочной железы и снижения риска развития постманипуляционного панкреатита выполнено стентирование ГПП полимерным эндопротезом длиной 12 см и диаметром просвета 5 Fr. Проксимальный конец стента лоцируется в просвете неизменной части ГПП на уровне хвоста поджелудочной железы, дистальный конец стента в ДПК (рис. 8).
На фоне проведения стандартных лечебно-профилактических мероприятий постманипуляционный период протекал гладко, больная отмечала купирование абдоминального болевого синдрома, что, по-видимому, связано с определенной декомпрессией протоковых систем поджелудочной железы. Гистологическое исследование препарата выявило наличие фрагментов слизи с участками сохраненных гиперплазированных муцинпродуцирующих клеток с формированием сосочковых структур и ядерной атипии, что может соответствовать элементам внутрипротоковой слизеобразующей опухоли (рис. 9).
Заключение: таким образом, на основании комплекса современных эндоскопических методов диагностики, включавших диагностическую дуоденоскопию, эндоскопическую ультрасонографию, эндоскопическую панкреатографию и диагностическую вирсунгоскопию был выставлен и верифицирован диагноз злокачественного новообразования поджелудочной железы. По нашему мнению, только своевременная диагностика и определение показаний к оперативному лечению у больных с кистозными новообразованиями поджелудочной железы позволит улучшить отдаленные результаты лечения этой патологии. Возможность выполнения диагностической вирсунгоскопии с прицельным взятием биопсии позволяет более точно определять патоморфологическую структуру неоплазии, а значит своевременно формировать тактику ведения больного.