Эндоскопическая ультрасонография средостения. Методика исследования средостения в режиме радиального сканирования
М. С. Бурдюков, И. Н. Юричев, А. М. Нечипай, И. Е. Тюрин,
Российский онкологический научный центр им. Н.Н.Блохина РАМН
А. И. Артемьев,
ФГУ <ФМБЦ им. А.И.Бурназяна> ФМБА России
г. Москва
Аннотация:
Методические рекомендации предназначены врачам-эндоскопистам, освоившим или желающим освоить методику эндоскопического ультразвукового исследования (эндоскопической ультрасонографии – ЭУС) средостения.
Методические рекомендации предназначены врачам-эндоскопистам, освоившим или желающим освоить методику эндоскопического ультразвукового исследования (эндоскопической ультрасонографии – ЭУС) средостения.
Цель разработки настоящих Рекомендаций – стремление авторов к стандартизации способов получения сонографической картины при сканировании средостения радиальным эхоэндоскопом, к успешному формированию у врачей-эндоскопистов профессиональных навыков выполнения ЭУС средостения и к объективной интерпретации ими получаемых при этом диагностических данных.
Технические и тактические аспекты разработки основаны на практическом опыте авторов, ориентированы на оптимизацию техники выполнения ЭУС, на достижение необходимого качества визуализации анатомических структур средостения и, в итоге, на повышение диагностической эффективности метода. Предлагаемая вниманию специалистов методика ЭУС-исследования средостения в режиме радиального сканирования выработана с учетом специфики контингента больных, обследуемых в учреждениях онкологического профиля. Приводимые в Рекомендациях топографо-анатомические параллели построены на сопоставлении ЭУС- изображений (получаемых при УЗ -сканировании по стандартизованной методике в условиях неизмененной в результате хирургических вмешательств анатомии средостения) со стандартными КТ-граммами, выполненными с соблюдением аналогичных условий. Для упрощения восприятия ультрасонографической картины в целом и «чтения» эндосонографических изображений, последние сопровождаются в настоящих Рекомендациях: а) аутентичными графическими схемами, б) усредненными данными об уровнях (расстояние от резцов) расположения ЭУС-датчика, оптимальных для УЗ визуализации конкретных анатомических структур.
Ожидаемая практическая полезность Рекомендаций заключается, также, в расширении сферы профессионального взаимодействия врачей-эндоскопистов, применяющих стандартизованные подходы к выполнению ЭУС-средостения, с врачами других клинических специальностей (онкологами, пульмонологами, торакальными-хирургами, фтизиатрами, терапевтами, гастроэнтерологами и др.), являющимися пользователями получаемой с помощью ЭУС диагностической информации.
Эндоскопическая ультрасонография – диагностическая методика, изначально разработанная и внедренная в клиническую практику для обследования больных с панкреатобилиарной патологией. В то же время визуализационные возможности метода не ограничиваются лишь оговоренной анатомической областью. Другим важным анатомическим объектом приложения ЭУС является средостение, которое (в отличие от панкреатобилиарной зоны) недоступно для исследования методом транскутанной УЗКТ. При попытках выполнения транскутанного ультразвукового исследования между УЗ -датчиком и средостением располагается пневматизированная легочная ткань. Содержащийся в легких (на пути ультразвуковой волны к средостению) воздух отражает эту волну, что предопределяет невозможность ультразвуковой визуализации анатомических структур средостения. При выполнении исследования из расположенного в средостении пищевода влияние оговоренного артефакта на возможность УЗ - визуализации отсутствует, т.к. на пути ультразвуковой волны к анатомическим структурам средостения нет легочной ткани. Указанные обстоятельства в сочетании с возможностью получения при сканировании из пищевода сонографической картины высокого разрешения предопределяют значение методики эндоскопической ультрасонографии для диагностики патологических состояний органов средостения, а получаемая при этом диагностическая информация дополняет и уточняет данные, полученные с помощью других неинвазивных методов исследования (КТ, МРТ).
Графическое изображение анатомических ориентиров сканируемых во время ЭУС -средостения
Для выполнения ЭУС средостения необходимо знание анатомических ориентиров, обнаруживаемых при сканировании из пищевода и желудка.
| Орган, из которого выполняется УЗ-сканирование | Анатомические ориентиры |
| Пищевод | Нисходящий отдел аорты – АО(н) Дуга Аорты – АО(д) Восходящий отдел аорты – АО(в) Подключичная артерия – ПкА Каротидная артерия - КдА Верхняя полая вена – ВПВ Нижняя полая вена – НПВ Легочные вены – ЛВ Непарная вена – НВ Грудной лимфатический проток – ЛП Правое предсердие – ПП Левое предсердие – ЛП Левый желудочек – ЛЖ Грудной отдел позвоночника – Пз Трахея - Тх Бифуркация трахеи – БТ Главные бронхи – ГБ(п) и ГБ(л) Париетальная плевра – Пл Легкое - ЛГК Ножка диафрагмы - НД Пищевод – Пд |
| Желудок | Абдоминальный отдел аорты – АО(а) Чревный ствол – ЧС Общая печеночная артерия – ОПА Селезеночная артерия – СА Воротная вена – ВВ Общая печеночная вена – ОПВ Селезеночная вена – СВ Печень – Пч Поджелудочная железа – ПЖ Главный панкреатический проток - ГПП Селезенка – Сз Левая почка – П(л) Желудок - Жк |
Эхоэндоскоп проводится в желудок и позиционируется в средней трети его тела, “большая” и ”малая” тяги эхоэндоскопа снимаются с блокировки и находятся в пассивном положении. Общее, обзорное исследование проводится путем подтягивания эндоскопа в оральном направлении с целью уточнения «сонографической» анатомии и визуализации патологических очагов. В случае обнаружения патологических изменений, эхоэндоскоп устанавливается на достигнутом уровне и осуществляется детальное изучение данной области.
Для улучшения эховизуализации стенки верхних отделов ЖКТ перед началом сканирования из просвета желудка аспирируется воздух. Желательно перед проведением исследования назначить пациенту прием внутрь пеногасителя, чтобы минимизировать количество пенящегося содержимого в желудке (устранить акустические помехи, вызванные взвешенными микропузырьками воздуха). Баллон эндоскопа незначительно заполняется деаэрированной водой для улучшения условий визуализации (увеличение УЗ -окна). Однако следует помнить, что избыточно заполненный баллон ухудшает маневренность эндоскопа и в местах анатомических или патологических сужений просвета полого органа может компрессировать ткани и, следовательно, изменять эхографические характеристики сканируемой области. В полость желудка подаётся 150‑200 мл деаэрированной воды. Это выполняется как с целью создания акустической среды для распространения УЗ -волны, так и для удаления микропузырьков воздуха из содержимого ЖКТ. Для оптимизации условий сканирования стенки пищевода необходимо приподнять головной конец рабочего стола для предотвращения аспирации и постоянно дозировано ирригировать воду в пищевод через инструментальный канал эхоэндоскопа с помощью специальной помпы.
Основным ориентиром при осуществляемом в поперечном направлении сканировании средостения является аорта, которая видна из большинства стандартных позиций, выводимых в процессе ультразвукового исследования средостения.
Для оптимизации условий ориентирования в ультразвуковом окне изображение аорты должно располагаться на 5-ти «часах» экрана монитора. Это достигается использованием на пульте УЗ -настроек эхондоскопической системы клавиши «Вращение» («Rotation») в начале исследования, а в последующем – путем осевого вращения эндоскопа по- и против часовой стрелки. Использование этого приема позволяет достичь максимального приближения ЭУС- картины к таковой, получаемой на КТ- сканах (на экран выводится посрезовое зеркальное отображение: в левой части экрана – анатомические структуры правой половины тела пациента, в правой части – левые, «взгляд» эндоскописта направлен снизу вверх).
Пошаговое сканирование средостения
Методика «Сканирование из желудка»
1 ЭТАП
Положение эндоскопа 55-45 см от резцов
1. После проведения эндоскопа в желудок, его следует аккуратно подтягивать в оральном направлении до появления на экране монитора трубчатых структур, представленных в виде «запятой». Центром этой «запятой» является конфлюенс селезеночной (СВ) и верхнебрыжеечной (ВБВ) вен, т.е. место их слияния и начало воротной вены (ВВ); хвостик «запятой» – селезеночная вена (СВ). Между СВ и эхоэндоскопом располагается тело поджелудочной железы (ПЖ). Главный панкреатический проток (ГПП) гораздо тоньше венозных сосудов, поэтому, в большинстве ситуаций перепутать ГПП с оговоренными сосудами сложно. При вращении эндоскопа по часовой стрелке в продольной плоскости сечения СВ в правом нижнем углу монитора визуализируется левая почка – П(л), при продолжении вращения в данном направлении – ворота селезенки (Сз)
1 – ВВ,
2 – СВ,
3 – Сз,
4 – ПЖ,
5 - ГПП
2 ЭТАП
Положение эндоскопа 50-45 см от резцов
2. После визуализации левой почки и селезенки следует вернуть аппарат в исходную точку сканирования, что достигается его вращением против часовой стрелки до уровня слияния ВБВ и СВ. Подтягивание эхоэндоскопа из этой позиции в оральном направлении до уровня 50-45 см от резцов позволяет вывести на 5-7 «часах» нижней части экрана изображение чревного ствола (ЧС); на 4-6 «часах» – возможна визуализация аорты – АО(а). После появления в УЗ -окне ЧС, продвижение эхоэндоскопа с некоторым вращением его по часовой стрелке позволяет визуализировать селезеночную артерию (СА). Возвращение к ЧС и вращение эндоскоп против часовой стрелки приводит к визуализации общей печеночной артерии (ОПА). Принимая во внимание возможность индивидуальных анатомических особенностей пациентов, оптимизация выведения артериальных сосудистых структур данной области достигается вращением большой тяги эхоэндоскопа «на себя»
1 – АО(н)
2 – ЧС,
3 – СА,
4 - ОПА,
5 - ПЖ
3 ЭТАП
Положение эндоскопа 41-39 см от резцов
3. При дальнейшем подтягивании эндоскопа в область пищеводно-желудочного перехода визуализируется линия перехода характерной желудочной складчатости в рельеф стенки пищевода (Пд). Здесь хорошо визуализируется общая печеночная вена (ОПА), место слияния ее с нижней полой веной (НПВ), располагающиеся на 7 и 8 “часах” соответственно. При переходе ЭУС-датчика из желудка в пищевод следует задать режим сканирования с глубиной пенетрации УЗ -волны в 12 см (range 12 cm), который обеспечивает увеличение зоны обзора средостения и полноту его исследования; одновременно следует высвободить все тяги эндоскопа.
1- Пч
2 – АО(н)
3 – НПВ,
4 – ОПВ,
5 - Пз,
6 – Пд,
7 - Жк
4 ЭТАП
Положение эндоскопа 39 см от резцов
4. Уровень пищеводно-желудочного перехода идентифицируется, по одновременному появлению в УЗ -скане аорты (АО) и левой ножки диафрагмы (последняя выглядит как S-образная гипоэхогенная линия, прилежащая к эхоэндоскопу справа). Правую ножку диафрагмы возможно визуализировать незначительным вращением большой тяги и плавным подтягиванием эхоэндоскопа в оральном направлении.
1 – Пч,
2 – АО(н),
3 – Пз,
4 – Жк,
5 – Пд,
6 – НД,
7 - ПЛ
5 ЭТАП
Положение эндоскопа 38-37 см от резцов
5. Выше уровня пищеводно-желудочного перехода визуализируются три анатомические структуры: аорта – АО(н), позвоночник (Пз) и париетальная плевра (Пл). Анэхогенный округлый скан поперечного сечения аорты (изображение аорты необходимо «удерживать» на отметке 5 «часов», в таком положении картина в УЗ -окне становится аналогичной таковой, получаемой при КТ грудной клетки. При таком позиционировании в нижней части УЗ -окна ниже и левее аорты располагается гипоэхогенное изображение позвонков (Пз) с гиперэхогенным контуром. Толстая гиперэхогенная линия – париетальная плевра (Пл), за пределы которой УЗ - волна не распространяется, на экране эта область представлена бесструктурными белыми линиями – проекция паренхимы правого и левого легких (ЛГК).
1 – Пч,
2- АО(н),
3 – Пд,
4 – Пз,
5 – ЛГК,
6 - Пл
6 ЭТАП
Положение эндоскопа 37-36 см от резцов
6. При подтягивании эндоскопа кверху (необходимо удерживать изображение аорты на 5 «часах») на экране становиться заметным значительная подвижность окружающих тканей за счет передаточной пульсации от сердца. На 12 «часах» появляется изображение левого предсердия (ЛП) и перикарда. Бесструктурные белые полоски, распространяющиеся тотчас за париетальной плеврой (Пл), служат ориентиром правого и левого легких.
Для лучшего понимания синтопии структур сердца и средостения, представлена КТ-грамма, на которой видно, что задняя поверхность сердца на уровне, доступном для ЭУС, правого желудочка и предсердия прилежат к пищеводу.
1 – АО(н),
2 – Пз,
3- Пд,
4 - ЛЖ,
5 - НВ,
6 – ЛКГ,
7 – Пл,
8 - ЛП
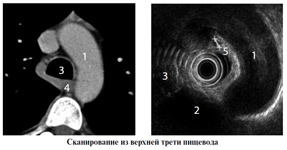
7 ЭТАП
Положение эндоскопа 36-34 см от резцов
7. При дальнейшем подтягивании эндоскопа визуализируются левое предсердие (ЛП) и (на 2 «часах») левая лёгочная вена (ЛВ). Для повышения качества изображения из пищевода максимально аспирируется воздух, большой винт эндоскопа доворачивается «на себя»
1 – АО(н),
2 – Пз,
3 – Пд,
4 – ЛП,
5 – ЛВ,
6 – НВ,
7 – ЛГК,
8 - Пл
8 ЭТАП
Положение эндоскопа 33-28 см от резцов
8. При сканировании на этом уровне появляются два “воздушных ”столба – радиальные полоски, отходящие на 8 и 11 “часах” монитора, возникающие вследствие наличия воздуха в правом
(ГП(п)) и левом (ГБ(Л)) главных бронхах. КТ-грамма – сагиттальный срез, пищевод находится сзади бифуркации трахеи, представленной в виде буквы “Л“
1 – АО(н),
2 – Пз,
3 – ГБ(п),
4 – ГБ(л),
5 – НВ,
6 – АО(д),
7 – Тх,
8 - Пд
9 ЭТАП
Положение эндоскопа 27-25 см от резцов
9. На уровне около 27 см от резцов (на 6 «часах») определяется анэхогенное изображение сечения непарной вены (НВ), огибающей пищевод слева и впадающей в верхнюю полую вену (ВПВ), изображение которой определяется на 10 «часах». Грудной лимфатический проток (ЛП) определяется как темная точка между изображениями непарной вены и аорты.
1 – АО(н),
2 – Пз,
3 – НВ, ее дуга,
4 – ВПВ,
5 - АО(д),
6 – Тх,
7 - Пд
10 ЭТАП
Положение эндоскопа 25-23 см от резцов
10. Правый и левый главные бронхи в месте их слияния в трахею отображаются нечётко, с множественными, отражающими УЗ -волну, включениями воздуха и их детальный осмотр затруднителен. ГБ(п) визуализируется на 7-9 “часах”, ГБ(л) – на 12 “часах”. Между дугой аорты, ЭУС-датчиком располагается аотро-пульмональное окно (АОО)
1 – АО(д),
2 – Пз,
3 – Тх,
4 – Пд,
5 - АОО
11 ЭТАП
Положение эндоскопа 23-18 см от резцов
11. Между уровнями 18 и 15см от резцов на экран монитора выводятся изображения левой и правой общих сонных артерий (КдА), левой подключичной артерии (КпА). В процессе сканирования на этом уровне важно помнить, что эта зона является зоной верхнего пищеводного сфинктера, манипуляции с эндоскопом могут привести к появлению рвотного рефлекса и срыгиванию, что повлечет за собой выталкивание эндоскопа из пищевода. Для предотвращения миграции эндоскопа может помочь прием – уменьшение объема жидкости в баллончике на дистальном конце эхоэндоскопа. На этом этапе завершается обзорное сканирование средостения.
1 – Пз,
2 – Тх,
3 – ПкА,
4 – КдА,
5 - Пд
При выявлении в ходе УЗ -сканирования объемного образования детальное его изучение следует осуществлять лишь по завершении обзорного исследования всего средостения: необходимо возвратить эндоскоп в «зону интереса» и повторно визуализировать патологический очаг. Разные анатомические структуры могут симулировать объемное образование, поэтому предварительное получение обзорной информации о состоянии средостения позволяет минимизировать вероятность диагностической ошибки. При наличии сомнений в интерпретации диагностических данных необходимо повторное, а в ряде случаев неоднократное возвращение к «патологическому очагу», целесообразны попытки «выведения» изображения этого очага под иным углом сканирования осевым вращением эхоэндоскопа и вращением управляющих винтов. Эти приемы позволяют дифференцировать патологический очаг от сосудистых структур (последние могут быть выведены из плоскости продольного в плоскость поперечного сечения или наоборот). Изменением частоты, глубины проникновения УЗ -волны и баланса серой шкалы можно добиться более четкого и детального изображения зоны интереса, что также помогает утвердиться в правильности или ошибочности предварительного диагностического вывода. При опухолевом поражении пищевода или компрессии его стенки внестеночным объемным образованием необходимо аспирировать воду из баллона, максимально аспирировать воздух из пищевода и ирригировать жидкость через канал эндоскопа – это поможет детально осмотреть стенку органа, уточнить дифференцировку ее слоев, а, следовательно, идентифицировать опухоль, оценить ее локорегионарную распространенность и тканепринадлежность. После достижения качественного изображения патологического очага, также следует произвести его повторное, а при необходимости неоднократное сканирование, продвигая и подтягивая вдоль эхоэндоскоп вдоль «зоны интереса». Этот прием также оптимизирует формирование диагностического вывода.
Методичное выполнение сканирование средостения позволяет врачу со временем достичь уровня уверенного ориентирования в регионарной анатомии, а в условиях адекватно идентифицированных анатомических структур-ориентиров обнаруживать патологические очаги и достоверно их интерпретировать. Понимание «зеркальности» отображения анатомических ориентиров на экране монитора способствует обеспечению большей топографо-анатомической точности при интерпретации диагностических данных. В целом, соблюдение методичности при выполнении исследования – условие, обеспечивающее возможность минимизации диагностических ошибок и неточностей. Правильное позиционирование эхоэндоскопа с осмысленным выведением анатомических структур-ориентиров, лежит в основе успешного освоения методики и способствует формированию профессиональных навыков выполнения ЭУС-средостения.
Таким образом, эндоскопическая ультрасонография – прецизионный метод исследования средостения, который должен быть широко внедрен в практическую деятельность медицинских учреждений.